تدبير الصرع Management of epilepsy
1 – العناية الفورية بالنوبة الاختلاجية (صرعية أم لا) Immediate care of GTC seizure
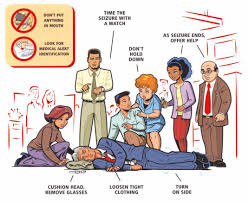
هناك القليل مما يمكن أو ينبغي عمله للشخص المصاب أثناء حدوث النوبة الصرعية الكبيرة فيما عدا بعض الإسعافات الأولية first aid وبعض الإجراءات البديهية والمنطقية common-sense maneuvers والتي تهدف للحد من الأذيات أو الاختلاطات الثانوية
الذي يقوم بذلك هو أحد أفراد العائلة أو أحد زملاء المريض في العمل مما يستوجب التثقيف المناسب لهم (بطاقة ؟!)
الإسعافات الأولية (تقدم من قبل الأقارب والشهود) First aid (by relatives and witnesses)
أبعد الشخص عن الخطر Move person away from danger (مصدر حراري ، ماء ، آلات حادة ، أثاث حوافه مدببة أو قاسية..)
بعد توقف الاختلاجات ضع المريض بوضعية التحسن turn into ‘recovery’ position) (وضعية نصف استلقاء جانبي semi-prone مع عطف الفخذ )
تأكد من سلوكية الطريق الهوائي Ensure airway is clear
لا تضع أي شيء في الفم Do NOT insert anything in mouth ولا تحاول أبداً إدخال الأصابع بين الأسنان لدفع لسان المريض لأن عض اللسان يحدث في بداية النوبة ولا يمكن عكسه أو منع حدوثه من قبل الأهل أو الحاضرين.
إذا استمرت الاختلاجات أكثر من 5 دقائق أو تكررت دون أن يعود المريض لوعيه (حالة صرعية محتملة) استدع المساعدة الطبية الاسعافية (والأفضل نقل المريض للمشفى)
قد يكون الشخص بحالة نعاس أو تخليط ذهني drowsy and confused لمدة 30 – 60 دقيقة بعد يقظته وينبغي عدم تركه لوحده حتى يستعيد وعيه بشكل كامل .

العناية الطبية الفورية في المشفى Immediate medical attention
تأكد من أن المجرى الهوائي سالك وأعطِ الأكسيجين لمنع حدوث نقص أكسجة دماغية
أعطِ دواء مضاد للاختلاج وريدياً ( مثل ديازيبام 10 ملغ أو لورازيبام 5 -10 ملغ) فقط إذا كانت الاختلاجات مستمرة لفترة طويلة (10 دقائق ) أو تكررت
عند تكرر النوب الصرعية بشكل متقارب دون عودة الوعي ينبغي نقل المريض للعناية المشددة ومتابعة التدبير كما في الحالة الصرعية
أخذ عينة دم لإجراء بعض الفحوص الروتينية (سكر ، شوارد ..) أو لمعايرة الدواء المضاد للاختلاج إذا كان المريض صرعياً ومعالجاً ( للتحقق من عدم نقص المعدلات المصلية)
استقصاء السبب المحتمل لحدوث النوبة ( انتان ، رض ، دواء ..)
2 – التدبير بعد أول نوبة اختلاجية Management after the first seizure
بعد انتهاء النوبة واستقرار حالة المريض يحب أن
يتم البحث عن أعراض وعلامات نوعية لمرض عصبي أو حهازي acute medical or neurologic illness يمكن أن يكون مسئولاً عن حدوث أول نوبة اختلاجية.
إجراء فحص دم ( سكر ، شوارد ، وظائف الكلية والكبد..)
ينبغي إجراء تصوير للدماغ Brain imaging بصورة اسعافية emergently في حال وجود شبهة عالية بتأذي دماغي حاد أو في حال بقاء المريض بحالة تغيم وعي the patient remains obtunded
إجراء تخطيط الدماغ لكشف تبدلات نوعية للصرع توجه نحو حتمية تكرر النوب لاحقاً.

هل الاستشفاء ضروري ؟
معظم المرضى الذين أصيبوا بنوبة اختلاجية معممة مقوية رمعية يتعافون بسرعة بعد نوبة وحيدة recover rapidly after an isolated seizure لذالا حاجة لقبولهم للنوم في المشفى تحت المراقبة وتكفي عدة ساعات مراقبة سريرية في قسم الإسعاف several hours of observation are usually sufficient يتم خلالها التأكد من عودة الوعي والوظائف الدماغية للحالة الطبيعية وتقييم المعلومات المختلفة ( وصف الشاهد ، نتائج الفحوص المخبرية …) ويطلب من أحد المرافقين أو أحد أفراد العائلة أن يبقي المريض تحت مراقبة دقيقة خلال الساعات والأيام التالية ويثقف حول الاحتمالات المختلفة التي يمكن أن تنكس فيها النوب الصرعية.
إذن لا حاجة طبية لبقاء المريض في المشفى إلا في حال الشبهة بوجود مرض كامن خلف التظاهرة الصرعية .
3 – بعد حدوث نوبة اختلاجية للمرة الأولي تتركز التساؤلات حول ضرورة البدء بالعلاج المضاد للصرع
أهداف العلاج هي :
إلغاء تام للنوب إن أمكن أو على الأقل تقليل تواتر حدوثها لأكثر من 50 %
eliminate seizures or minimize their frequency
تجنب الآثار السيئة الناجمة عن تشارك دوائي أو تأثير جانبي للدواء الذي يتناول المريض لسنوات
avoid chronic drug-related adverse effects
الحفاظ على إعادة حياة طبيعية قدر المستطاع إن كان من الناحية النفسية أو العائلية أو الاجتماعية أو الوظيفية
maintain or restore the patient’s normal vocational and psychosocial adjustment
للإجابة على هذا السؤال لا بد من معرفة عدد من النقاط المرتبطة بالمعطيات الإحصائية والنتائج العلاجية والإنذار والتأثيرات الجانبية
- ما هو احتمال تكرر النوب الاختلاجية والدخول في “الصرع” ؟
- ما هي نتائج علاج هذا الشكل من الصرع بالأدوية AEDs ؟
- ما هو الإنذار على المدى البعيد في حالتي العلاج الباكر أو المؤجل إلى ما بعد النوبة الثانية ؟
- ما هي التأثيرات الجانبية للأدوية المضادة للاختلاج
- ما مقدار مطاوعة المريض
1 – احتمال تكرر النوبة الاختلاجية
طبعاً الهدف من العلاج “الوقاية” من تكرر النوب فما هو هذا الاحتمال :
هناك بعض الاختلاف في الأرقام ولكن أظهرت الدراسات أن احتمال تكرر نوبة اختلاجية ثانية بعد النوبة الأولى :
- 30 – 50 % من الحالات بعد النوبة الاختلاجية الأولى غير المحرضة
- 70 – 80 % من الحالات بعد ثاني نوبة اختلاجية غير محرضة !!
هذه المعطيات توضح أن البدء بالعلاج المضاد للاختلاج لكل المرضى الذين أصيبوا بأول نوبة اختلاجية سوف يؤدي إلى علاج مفرط لا حاجة له ومكلف ماديا overtreat expensively وقد يكون مؤذيا من حيث التأثيرات الجانبية لعدد كبير من المرضى يمكن أن يصل إلى 70 % منهم ( 20 – 30 % ليسوا مرضى صرع أصلا والبقية قد تتكرر النوبة لديهم بعد سنة وليس مباشرة…).
احتمال تكرر ونكس النوبة الأولى كبير في بعض الحالات Risk of recurrence after first seizure
خطورة منخفضة
يفضل معها تأجيل العلاج حتى حدوث نوبة ثانية
- صرع بدئي معمم
- فحص سريري طبيعي
- تخطيط دماغ كهربي طبيعي
- رنين مغناطيسي دماغي طبيعي
- قصة عائلية سلبية (لا توجد حالات صرع في العائلة )
- في مثل هذه الحالات يكون احتمال نكس النوبة الاختلاجية لا يتجاوز 24%
خطورة عالية
يستطب معها العلاج منذ النوبة الأولى
- قصة لأذية دماغية شديدة ( رضية أو التهاب سحايا ودماغ أو تشوه وعائي ..)
- تخطيط دماغ كهربي مرضي abnormal EEG
- عند تشارك هذين العاملين فإن احتمال حدوث نوبة اختلاجية ثانية خلال السنة أشهر أو السنتين التاليتين يكون أعلى من 65 %
بعد حدوث نوبة صرعية للمرة الثانية تزداد احتمالات تكرر النوب والدخول في الصرع إلى أكثر من 80 % (وليس 100 % ) After a second seizure, risk of further seizures rises to greater than 80%
بعد حدوث نوبة اختلاجية للمرة الأولي تتركز التساؤلات حول ضرورة البدء بالعلاج المضاد للصرع
القاعدة 1 هي عدم العلاج كصرع بعد النوبة الأولى
والسبب هو احتمال علاج عدد كبير من المرضى “غير الصرعيين” بأدوية صرع لمدة سنوات
النقطة الثانية التي تساعد في أخذ القرار العلاجي يتعلق بنتائج العلاج بالأدوية المضادة للاختلاج
- تقييم النتائج المتوقعة للعلاج نفسه : ليست كل الأدوية الصرعية فعالة 100% على كل أنواع الصرع وينبغي أن يعرف المريض أن الدواء لا يشفي بحد ذاته وفعالية العلاج تعني إيقاف النوب إن أمكن أو تحسين الوضع السريري عبر تخفيف شدة وعدد النوب وليس للشفاء الذي سوف يحدث أو لا يحدث بحسب نوع الصرع وليس الدواء المنتقى وبالتالي يمكن القول أن العلاج الجيد يحسن الإنذار وعدم العلاج أو التأخر بالعلاج وعدم الالتزام به أو وصف أدوية غير مناسبة تسيء للإنذار .
- تقييم نتائج عدم العلاج consequence التي يمكن أن تسببها نوبة صرعية ثانية إن كان من حيث الآثار المعنوية (حدوث نوبة لدى شخصية اعتبارية أو صاحب مسئوليات أو قائد .. ) أو الخطورة على المريض وعلى الآخرين (سائق ، طيار …)
الإنذار الخاص بالعلاج الباكر أو منذ أول نوبة
- الأدوية المضادة للاختلاج Antiepileptic drugs إن أعطيت بشكل باكر منذ النوبة الأولى المعممة المقوية الرمعية غير المحرضة تنقص خطر تكرر النوبة (أي حدوث نوبة ثانية ) بمقدار النصف reduce by half
- ولكن هذا لا يغير الإنذار على المدى الطويل مقارنة مع العلاج بعد النوبة الثانية
- لا من حيث الشدة severity
- ولا من حيث احتمال دخول المرض في حالة هجوع مديد prolonged remission
القاعدة 2 هي البدء بالعلاج عند حدوث نوبة اختلاجية غير محرضة للمرة الثانية
بعد حدوث نوبة اختلاجية للمرة الثانية يصبح احتمال تكرر النوب 70 – 80 % خلال سنة والسبب هو احتمال تحول النوب من سهلة العلاج إلى صعبة العلاج عند استمرار تكرر النوب .
4 – بعد إقرار ضرورة البدء بالعلاج المضاد للصرع ما هو الدواء الأفضل وما هي أهم النقاط المتعلقة بالعلاج
- أي الأدوية المضادة للصرع AED هو الأفضل لهذه الحالة؟
- متى يمكن الحديث عن عدم فاعلية الدواء ؟
- متى وكيف نغير الدواء AED ؟
- متى يستطب إعطاء أكثر من دواء polytherapy؟
أي دواء مضاد للصرع نختار ؟
- هذا هو السؤال الأصعب لأن الإجابة عليه يتطلب معرفة عدد من النقاط أهمها :
- ما هي الأدوية المتوفرة ؟
- ما هي نتائج العلاج بالأدوية المختلفة المضادة للصرع ؟
- ما هي التأثيرات الجانبية للأدوية المضادة للاختلاج ؟
- ما مدى مطاوعة المريض ؟
- ما هو الإنذار المرتبط بهذا النوع من الصرع على المدى البعيد ؟
- ما هي حالة المريض العامة (قصور كبد أو كلية ؟ قصور تنفسي؟)
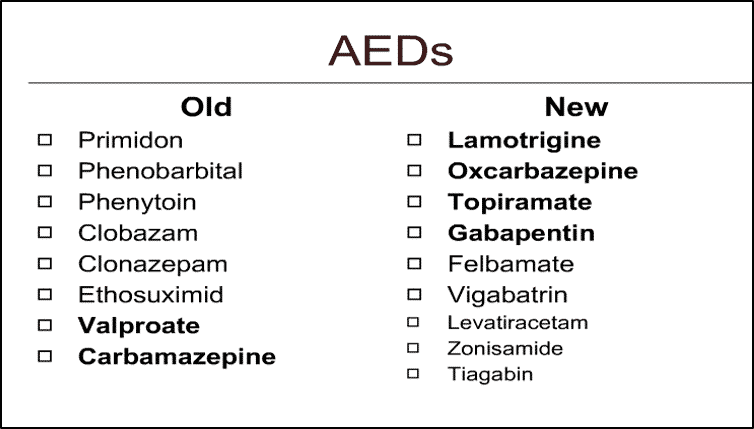
الأدوية المضادة للصرع AED المتوفرة
هناك العديد من الأدوية المضادة للصرع AEDs بعضها قديم (ومعظمها يصنف ضمن أدوية الجيل الأول) وبعضها حديث (يستعمل عدد منها كعلاج خط أول في بعض الاستطبابات)
Similar efficacy but different side-effects +++ نتائج العلاج
- إن التجارب العشوائية المحكمة RCTs التي تقارن بين مختلف الأدوية المستعملة في علاج نوب الصرع المعمم المقوي الرمعي لم تجد أي اختلاف يذكر في الفعالية لصالح أحدها مقارنة مع البقية إلا في حالتين اثنين :
- الايتوسوكسامايد النوعي لنوب صرع الغيبة
- والفالبروات الأفضل لعلاج الصرع الرمعي العضلي الشبابي
- بالمقابل لوحظت فوارق في التأثيرات الجانبية
- تبين أن بعض الأدوية تزيد من حدوث بعض أنواع الصرع : الكاربامازيبين (والفينيتوئين) تزيد نوب الغيبة والنوب اللامقوية .
في مثل هذه الحالة يتم اختيار الدواء الأقل إحداثا للتأثيرات الجانبية
من الناحية العملية :
فعالية الدواء المضاد للصرع
- هناك أدوية فعالة في كل حالات الصرع ( غياب ، رمعية ، معممة مقوية رمعية ، جزئية ) :
- فالبروات ولاموتريجين
- كلوبازام (®Urbanyl ) و كلونازيبام (® Rivotril )
- فينوباربيتال و بريميدون
- توبيرامات وفيلبامات
- أدوية فعالة في الصرع الجزئي والمعمم المقوي الرمعي :
- كاربامازيبين و أوكس كاربازيبين و فينيتوئين
- غابابانتين وفيغاباترين و تياغابين
- فعالية محصورة في نوع واحد من الصرع :
- ايتوسوكسامايد الخاص بعلاج صرع الغيبة فقط
- هناك أدوية تسيء إلى نوع معين من الصرع :
- الكاربامازيبين (والفينيتوئين) تزيد نوب الغيبة والنوب اللامقوية
القواعد العامة البسيطة General rules
آليات تأثير الأدوية المضادة للصرع
- زيادة النقل العصبي المثبط في الدماغ increase inhibitory neurotransmission in the brain ( زيادة فعالية غابا عبر تفعيل دخول شوارد Cl-)
- أو تعديل فعالية أقنية الصوديوم العصبونية alter neuronal sodium channels بطريقة تمنع النقل السريع الشاذ للسيالات العصبية abnormally rapid transmission of impulses.
- حصار أقنية الكالسيوم نمط T في العصبونات المهادية blockade of T-type Ca2+ channels in thalamic neurons
الجرعات اليومية
- Carbamazepine : 200 – 2000 ملغ / يوم موزعة على 2 – 3 جرعات
- Oxcarbazepine : 600 – 2400 ملغ / يوم موزعة على جرعتين
- Sodium valproate : 400 – 2500 ملغ / يوم موزعة على جرعتين
- Clonazepam : 1 – 8 ملغ / يوم موزعة على 2 – 4 جرعات
- Clobazam : 20 – 30 ملغ / يوم ، جرعة وحيدة
- Lamotrigine : 25 – 500 ملغ / يوم موزعة على جرعتين
- Levetiracetam : 1000 – 3000 ملغ / يوم موزعة على جرعتين
- Topiramate : 200 – 600 ملغ / يوم موزعة على جرعتين
- Gabapentin : 300 – 2400 ملغ / يوم موزعة على 3 جرعات
الفينيتوئين لم يعد يستعمل إلا في حالات قليلة
- لا يعتبر دواء الفينيتوئين (وكذلك الكاربامازيبين والفينوباربيتال) من الأدوية المحبذ استعمالها لدى المرأة الشابة التي تعاني من الصرع والتي ترغب في استعمال حبوب منع الحمل لأن هذين الدوائين يسببان تحفيز وتحريض انزيمي induce liver enzymes (مما يضعف فعالية منع الحمل).
- يفضل استعمال الكاربامازيبين واللاموتريجين lamotrigine والفالبروات valproate على استعمال الفينيتوئين كدواء خط أول وذلك بسبب التأثيرات الجانبية الأسوأ للفينيتوئين (ضخامة لثة gingival hypertrophy وشعرانية hirsutism ،خشونة ملامح الوجه coarsening of facial features ، طفح جلدي …) وحركياته الدوائية المعقدة complicated pharmacokinetics.
التأثيرات الجانبية للدواء المضاد للصرع
تحسس allergy : طفح جلدي (خاصة LTG و CBZ )
تأثيرات مثبطة CNS (مرتبطة بالجرعة) : نعاس ، صداع ، اضطراب توازن ، ضعف ذاكرة
ارتكاسات Idiosynchratic مزمنة : تثبيط نقي العظام ، فشل كبدي VPA و CBZ ، زيادة VPA أو نقص وزن TPM ، رجفان VPA ، تناذر المبيض متعدد الكيسات PCO VPA ، اضطراب الساحة البصرية Vigabatrin
لا يقتصر الشرح للمريض على الحسنات بل لا بد ذكر السيئات
للأدوية المضادة للاختلاج تأثيرات جانبية عديدة تتضمن تأثيرات على التركيز والانتباه والوظائف الاستعرافية cognitive وعلى السلوك behavioral وعلى النشاط الفيزيائي عموما وعلى الاستقلاب ( نقص كلس ، فقر دم ، سمية كبدية ،…) وعلى الشكل الخارجي (سقوط أشعار ، زيادة وزن ..) إضافة للتاثيرات النفسية الاجتماعية psychosocial effects ومن هنا فإن قرار البدء بالعلاج قرار حساس ويجب أن يشرك فيه المريض وعائلته.
تقدر نسبة حدوث تأثيرات جانبية risk of adverse effects ناجمة عن تناول الدواء المضاد للاختلاج بحوالي 10 – 30 % من الحالات والتي قد يكون بعضها مزعجا جداً والبعض الآخر خطرا .
يفضل تجنب استعمال الفالبروات لدى شابة
رغم كون الفالبروات أحد أهم الأدوية المضادة للاختلاج والخيار الأول لعلاج الصرع المعمم بأنواعه المختلفة (خاصة JME ) إلا أن تأثيراته الجانبية تجعله غير مرغوب فيه لدى الشابات.
أهم هذه التأثيرات الجانبية :
أكثر الأدوية المضادة للاختلاج إحداثاً للتشوهات الجنينية
رجفان ( 55 % ) سقوط أشعار ( حتى 24% )، زيادة وزن ( حتى 10 % ) ، غثيان واقياء ( حتى 45% )
فرط اندروجينية و مبيض متعدد الكيسات PCO
في الحالات التي يستطب فيها VPA يمكن استعمال LTG الذي يتمتع بفعالية وآليات تأثير مشابهة وتأثيرات جانبية أقل.
نتائج إعطاء الدواء لمريض غير ملتزم
تقييم الطبيب لخلفية المريض وشخصيته وبالتالي توقعاته حول مطاوعة المريض والتزامه بأخذ الدواء بشكل منتظم the compliance مهم جدا حيث أن تناول الدواء لفترة ثم إيقافه المفاجئ بسبب عدم الالتزام أسوأ من عدم أخذ الدواء ويعرض لحدوث حالة صرعية قد تكون قاتلة ( يحدث ذلك بشكل خاص لدى الكحوليين والمدمنين أو عند اختيار دواء مرتفع الثمن أو غير متوفر لا قدرة للمريض على متابعته أو تأمينه ….).
لا بد من توخي الحذر في حالة وجود قصور كبدي أو كلوي أو تنفسي سوف يرخي بثقله على اختيار الدواء (مما يستوجب معرفة الاستقلاب والحركية الدوائية لكل دواء)
الاستقلاب :
- استقلاب كبدي : فالبروات ، كاربامازيبين وأوكس كاربازيبين، لاموتريجين ، توبيرامات ، كلوبازام ، كلونازيبام ، فينوباربيتال ، بريميدون ، فينيتوئين ، ايتوسوكسامايد ، فيلبامات وتباغابين
- محفز خمائر كبدية Hepatic enzyme induction : كاربامازيبين (واوكسكاربازيبين) وفينيتوئين وفينوباربيتال وبريميدون
- مثبط خمائر كبدية H.E. inhibition : فالبروات وفيلبامات
- لا يوجد استقلاب : غابابانتين ، فيغاباترين ، توبيرامات وليفاتيراسيتام
الارتباط ببروتينات المصل :
- ارتباط شديد (90%) : PHT و VPA
- ارتباط معتدل (30- 80%):CBZ وLTG و CLBZ
- ارتباط ضعيف (أقل من 20%): GPT وVGB و TPRM و ETX
الحركية الدوائية والوصول إلى حالة الثبات steady state :
- 10 – 30 يوم : PB
- 7 – 20 يوم : PHT
- 7 – 12 يوم : ETX
- 3 – 10 أيام : LTG
- 3- 5 أيام : CBZ و CLBZ و TPRM
- 2 – 5 أيام : PMD ، VPA ، GBP VGB
في النهاية يتم اختيار الدواء بناءً على
- نمط النوب وتواتر حدوثها
- سلامة الدواء safety
التأثيرات الجانبية للدواء
احتمال التداخلات الدوائية
وجود قصور تنفسي أو كبدي أو كلوي
- تحمل الدواء tolerability
تأثيره على النوم والعمل
تأثيره على الذاكرة والتركيز
تأثيره على المزاج
هدف العلاج تحسين حياة المريضQOL
ضبط النوب بأفضل درجة ممكنة وبأقل تأثيرات جانبية وبدواء وحيد إن أمكن
يقرر الطبيب أن يعالج المريض أو يؤجل علاجه بناء على مجموعة معطيات
القرار إذن يصح في حالة شخص ما ولا يطبق بحذافيره على شخص آخر ومن هنا تسمية ”علاج مفصل على القياس ” ويجب ألا ينسى الطبيب أن يأخذ في الاعتبار النتائج النفسية والعملية والجسدية
النتائج النفسية المحتملة للبدء بالعلاج أو تأجيل العلاج the potential psychological consequences
النتائج التي سوف تنعكس على حياة المريض العملية Vocational consequences
النتائج الجسدية Physical consequences التي سوف تنجم عن تكرر النوب ( رض ، حادث سير ، ..) أو عن تناول العلاج (تأثيرات جانبية قد تكون مقلقة مثل تشوه الجنين أو مزعجة مثل البدانة وسقوط الشعر ….)
القواعد الرئيسية في علاج الصرع (بعد الإقرار بضرورة العلاج واختيار الدواء الأنسب)
علاج بسيط ما أمكن ويفضل الدواء الواحد
البدء بجرعة خفيفة مع زيادة هذه الجرعة تدريجياً وبشكل بطيء ( نصف حبة كل 10 – 15 يوم)
عند فشل 3 محاولات علاجية بدواء وحيد ( خط أول ثم خط ثاني) يمكن إضافة دواء ثان add-on
مبادئ علاجية عامة
من بين المرضى الصرعيين والقابلين للضبط الجيد بالعلاج الدوائي يكون ” دواء واحد فقط single drug ” كافياً للحصول على الضبط الجيد للنوب لدى 80% منهم وذلك بشرط أن يتم اختيار الدواء الصحيح المناسب appropriate وبالجرعة المناسبة correct dosage .
ينبغي الوصول إلى الجرعة الفعالة بشكل بطيء
ينبغي الحفاظ على نظام بسيط للجرعات قدر الإمكان وذلك للحصول على التزام وتعاون المريض .
في عدد من الحالات يتبين للطبيب المعالج ضرورة استبدال الدواء بدواء آخر وفي 10 – 20 % من الحالات يضطر لاستخدام دوائين من AEDs معاً ويكون ذلك بسبب عدم إمكانية ضبط النوب بدواء وحيد .
قاعدة رقم 1 في العلاج : استعمال دواء واحد
Absence Seizure Causes
يتمتع العلاج بدواء وحيد بميزات عديدة Monotherapy :
مطاوعة أفضل better compliance لأن تعدد الأدوية وأوقات تناولها يمكن أن يترافق بارتباك وأخطاء أو نسيان …
تأثيرات جانبية أقل fewer adverse effects
تأثيرات ماسخة للجنين أقل less teratogenicity
كلفة مادية أقل lower cost than is polytherapy
تداخلات أقل في التأثيرات الدوائية Less drug interactions
تحري وجود محرض للنوب : الأدوية والانتانات
- قد يكون السبب في حدوث أو تكرر نوبة اختلاجية استعمال دواء ما:
منشطات الجهاز العصبي المركزي مثل الامفيتامينات amphetamines
الممنوعات مثل الكوكائين cocaine والفينيسيكليدين phencyclidine
حالات الأعصاب وخاصة فينوتيازين Phenothiazines مثل كلوربرومازين Chlorpromazine (Largactil ® ) الفلوفينازين Fluphenazine (Modecate®) وبعض حالات الأعصاب غير النموذجية atypical neuroleptics وخاصة كلوزابين Clozapine .
مضادات الاكتئاب أحيانا مثل ثلاثيات الحلقة tricyclic antidepressants
بعض الصادات الحيوية وخاصة زمر البنسلين penicillin والسيفالوسبورين cephalosporin
أدوية شائعة الاستعمال مثل التيوفيللين theophylline
- قد يكون السبب مرضا انتانيا مع ترفع حروري
- أرق (نظام عمل ليلي أو متقلب)
العلاج بأكثر من دواء AED combinations
عند فشل ثلاثة أدوية رئيسية في ضبط النوب الصرعية يستطب إدخال دواء ثان والقواعد التي يجب مراعاتها هي :
الحفاظ على الجرعة المثالية لكل من الدوائين
تجنب استخدام دوائين لهما نفس آلية التأثير
يفضل اختيار دواء ثان له آليات تأثير متعددة
رفع تدريجي بطيء لجرعة الدواء الثاني وعدم التسرع
أفضل المشاركات الدوائية:
فالبروات + لاموتريجين (زيادة الجرعات اللاموتريجين ببطء شديد لتجنب الطفح)
فالبروات + كاربامازيبين (أو + أوكس كاربازيبين)
فالبروات + توبيرامات
مبادئ المعالجة المضادة للصرع
- البدء بدواء واحد من أدوية الخط الأول ( لهذا النمط من الصرع)
- البدء بجرعة منخفضة ثم زيادتها بشكل تدريجي بطيء حتى الوصول إلى سيطرة فعالة على النوب أو حتى ظهور التأثيرات الجانبية المزعجة (تفيد معايرة مستويات الدواء في أخذ القرار بهذا الخصوص) START LOW GO SLOW
- التأكد من مطاوعة والتزام المريض (أقل عدد مرات ممكن لأخذ الدواء وإجراء معايرة التركيز المصلي للدواء عند الضرورة)
- في حال عدم فعالية الدواء يمكن استبداله بدواء آخر
متى نتحدث عن عدم الفعالية AED inefficacy
تعرف الفعالية الدوائية بأحد الاحتمالين التاليين:
غياب تام للنوب بالعلاج (وهو ما يتمناه المريض والطبيب)
تراجع عدد النوب بعد العلاج بمقدار 50 % عما كان الحال قبل العلاج
أسباب عدم الفعالية :
- اختيار الدواء الصحيح ولكن
فعالية جيدة للدواء ولكن مع تأثيرات جانبية غير محتملة
جرعة غير كافية
عدم تقيد المريض بالجرعات وبانتظام الجرعات (معايرة الدواء)
- عدم فعالية هذا الدواء لهذا النمط من الصرع (اختيار الدواء AED غير المناسب ؟)
- وجود عوامل محرضة للنوب (أدوية – انتانات – شدة نفسية – نظام حياتي غير مناسب..)
- صرع معند على علاج وحيد ( يستطب إضافة دواء ثان)
- تشخيص خاطئ والمريض لا يعاني من الصرع (غشي ..)
- نوب نفسية pseudoseizures تتداخل مع نوب صرعية ( EEG + Video monitoring)
عند التأكد من فشل الدواء الأول في ضبط النوب رغم الجرعة الكافية والتقيد بمواعيد تناول الدواء…
يقرر الطبيب البدء بالدواء الثاني مع الاستمرار بتناول الدواء الأول الذي ثبتت عدم فعاليته
يتم إدخال الدواء الثاني تدريجيا وببطء (عدة اسابيع) مع سحب الدواء الأول تدريجياً أيضاً بعد وصول الدواء المضاف إلى تراكيز فعالة : السحب السريع للدواء الأول قد يحرض حدوث نوب متلاحقة !!
في حال فشل الدواء الثاني أيضاً يتم البدء بالدواء الثالث بنفس الطريقة أي ببطء مع سحب تدريجي للدواء الثاني بعد الوصول لجرعة فعالة .
القاعدة تقول أنه ينبغي تجريب ثلاث أدوية كل بمفرده وبالجرعات المتعارف على فعاليتها قبل إعلان فشل العلاج الوحيد وعندها يمكن استخدام العلاج المشترك ( دوائين معاً ) مع الانتباه للتداخلات الدوائية والتأثيرات الجانبية (قد تكون أسوأ من النوب الصرعية نفسها )
لا ينبغي استخدام أكثر من دوائين معاً في نفس الوقت في أي مرحلة (إلا بشكل استثنائي جداً ومن قبل طبيب خبير أخصائي بعلاج الصرع)
إذا فشلت كل التدابير العلاجية السابقة ينبغي التفكير بوجود آفة بنيوية أو استقلابية خفية .كما ينبغي التساؤل بجدية حول احتمال كون النوب من منشأ غير صرعي ( نفسية؟) ولكن يجب ألا ننسى أن هناك 30% من النوب المعندة على كل العلاجات الدوائية.
معايرة التراكيز المصلية للدواء المضاد للصرع Plasma level monitoring
- فيما يخص فالبروات الصوديوم واللاموتريجين لا توجد علاقة واضحة بين المستويات الدموية للدواء وبين الفعالية المضادة للاختلاج (وتبقى المعايرة ضرورية لتجنب الوصول إلى المستويات السمية)
إن مراقبة المستوى المصلي مفيدة بشكل خاص في :
- شبهة بوجود سمية دوائية suspected toxicity
- عند استعمال دوائين معاً وظهور تأثيرات جانبية لمعرفة أي منهما ينبغي تخفيض جرعته
- من المفيد المعايرة في حالات الحمل والتي يحصل خلالها تغيرات في الحركية الدوائية pharmacokinetic effects
- في الحالات التي يشك فيها بعدم مطاوعة المريض ( سبب تكرر النوب لديه عدم التزامه بخطة العلاج وليس عدم فعالية الدواء)
أخطاء شائعة في الممارسة الطبية “
Carbamazepine وكذلك Phenytoin يمكن أن يزيدا من شدة بعض النوب الصرعية المعممة مثل نوب فقد المقوية atonic seizures ( في تناذرLennox-Gastaut ) ونوب الغياب Absence seizures التي يمكن للجرعات العالية أن تسبب نوب معممة مقوية رمعية لدى الطفل
من الأخطاء الشائعة جداً قيام الطبيب بإضافة دواء ثان AED دون سحب الأول الذي لم يوقف أو لم يخفف النوب . أي أنه منذ الفشل الأول يتحول إلى علاج بدوائين ( مما يزيد من التأثيرات الجانبية++)
من الأخطاء الشائعة أيضا ( والاسوأ من التي قبلها ) إضافة دواء ثالث AED إلى الدوائين السابقين مما يعتبر خطاً أحمر بالنسبة للممارس العادي خاصة وأن تشارك 3 أدوية AED سوف يزيد في حالات كثيرة من النوب وكذك التأثيرات الجانبية على التركيز والذاكرة .
في هذه الحالة وعند إحالة مثل هذا المريض الذي يتكرر حدوث النوب لديه ويتناول 3 AED إلى أخصائي علاج الصرع قإن أول ما يفعله الأخصائي هو سحب دواء ( الأقل فعالية علة مثل هذه النوب ) رغم احتجاج الأهل .
ما هي الفائدة التي يمكن أن يقدمها دواء حديث
- Zonisamide ((Zonegran®) : نصف عمره طويل وهذا له أهميته لدى بعض المرضى غير المطاوعين ( ينسى أن يأخذ دواءه )
- Levetiracetam ( Keppra®) و Gabapentin (Neurontin®) لديهما تداخلات دوائية محدودة مع بقية الأدوية ويفضل استعمالها لدى المرضى الذين يتناولون عدة أدوية (ضغط – سكري – هشاشة عظام – منشطات دورة دموية ..) ولدى المسنين بشكل خاص.
- Lamotrigine (Lamictal ®) يستطب لدى المرأة الحامل لأنه أقل إحداثا للتشوهات الجنينية ويستطب لدى المريض المسن بسبب تحمله الجيد.
كان الاعتقاد السائد هو سلامة هذه الأدوية الحديثة ولكن تبين عدم صحة ذلك
- Ox CBZ يمكن أن يسبب نقص كريات بيض leukopenia و نقص صوديوم hyponatremia(مثل CBZ)
- Felbamate فعال جدا في الصرع المعند على العلاج وفي داء Lennox Gastaut ولكن تبين أن سميته عالية وتم سحبه من التداول الروتيني بسبب حدوث حالات فقر دم لا مصنع aplastic anemia وقصور كبد
- Vigabatrin ترافق مع حدوث تضيق في الساحة البصرية visual field defects
العلاج بالحمية الكيتونية Ketogenic diet
حمية الكيتون الغنية بالشحوم high-fat والقليلة البروتينات low protein تقترح لعلاج بعض حالات الصرع لدى الأطفال خاصة تلك المعندة على العلاجات التقليدية Intractable Epilepsy
يمكن اللجوء إلي الحمية المعدلة لاتكينز modified Atkins diet التي يمكن للطفل أن يتبعها بسهولة أكبر
النتائج مشجعة عموما مع استفادة ملحوظة لدى 30 – 50 % من الأطفال المعالجين تتمثل في نقص معدل حدوث النوب لديهم بحوالي 50 % أو أكثر .
الإنذار Prognosis
بصورة عامة فإن النوب الصرعية المعممة تكون أسهل سيطرة من النوب الصرعية الجزئية.
إن وجود آفة بنيوية (ورم ، ندبة..) يجعل احتمال الغياب التام للنوب بالعلاج أضعف ( علاج دائم طيلة الحياة ).
الصرع الشبابي الخلجاني JME لا يشفى ولكنه يستجيب بشكل ممتاز للعلاج
النقطة السلبية الرئيسية تكمن في وجود خطر الموت المفاجئ غير المفسر بشكل أكبر بكثير من عامة الناس (40 ضعفاً) وينبغي أن يتم لفت انتباه المرضى ،بشكل لطيف ، إلى هذا الاحتمال كي يتقيدوا بالعلاج وبالتعليمات التي سوف تتناول نظامهم الحياتي rearrange their lifestyle (النوم في وقت مبكر، تجنب المنبهات، تجنب الأضواء الباهرة ، تجنب العمل في أماكن خطرة…) .
الإنذار العام للداء الصرعي
متى يتم سحب الدواء المضاد للصرع ؟
سحب العلاج المضاد للاختلاج Withdrawal of anticonvulsant therapy
يمكن التفكير بسحب الأدوية الصرعية بعد الغياب التام complete control للنوب الصرعية لمدة 2 – 4 سنوات أو 3 – 5 سنوات بحسب المراجع.
إن الصرع الذي يبدأ في الطفولة، وخاصة نوب صرع الغياب التقليدية يحمل الإنذار الأفضل بالنسبة لسحب الدواء المضاد للاختلاج بشكل ناجح (لا تنكس النوب بعد الإيقاف التام في 80 % من الحالات).
البعض الآخر من نوب الصرع المعمم البدئي ، مثل الصرع الرمعي العضلي الشبابي JME يتمتع بقابلية واضحة للنكس بعد إيقاف الدواء المضاد للاختلاج (فالبروات الصوديوم) والذي يكون قد سيطر على النوب بشكل ممتاز.
النوب التي تبدأ بالظهور بعد البلوغ وبشكل خاص تلك التي لها تظاهرات ”بؤرية“ particularly those with partial features تميل أيضاً للنكس بعد إيقاف العلاج ويكون ذلك صحيحاً أكثر في حال التعرف على أذيات بنيوية محددة .
يميل بعض البالغين الذكور إلى أخذ قرار بمتابعة العلاج المضاد للصرع على الرغم من غياب النوب وذلك لشعورهم بأن الخطر الذي يهددهم بتكرار النوب لاحقاً ( خاصة فيما يتعلق بقيادة السيارات ) يفوق بكثير خطر التأثيرات الجانبية أو اختلاطات متابعة العلاج .
يعتبر تخطيط الدماغ الكهربي عموماً من المشعرات الضعيفة لاحتمال عدم تكرر النوب وبالتالي لا يتمتع بمصداقية كبيرة فيما يتعلق بإمكانية إيقاف العلاج (وذلك لأن معظم الحالات الفعالة تترافق بتخطيط طبيعي)
بالعكس يعتبر تخطيط الدماغ الكهربي مشعرا قويا بضرورة متابعة العلاج المضاد للصرع عندما يبدي موجودات مرضية مستمرة ( حيث يكون سحب الدواء أمراً غير حكيم حتى ولو مضى 4 سنوات على غياب النوب) .
احتمالات النكس
بصورة عامة يبلغ معدل نكس النوب الاختلاجية أو الصرعية غير الاختلاجية حوالي 20 – 40 % بعد سحب الدواء .
أظهرت دراسة عشوائية محكمة كبيرة أن سحب الدواء المضاد للصرع لدى المرضى الذين هم بمرحلة هجوع للمرض (غياب تام للنوب مع العلاج) يترافق مع تضاعف احتمال النكس بعد سنتين مقارنة مع المرضى الذين تابعوا العلاج دون إيقاف.
المنبئات بزيادة احتمال النكس ضمت:
- عمر أصغر من 16 سنة
- نوب صرعية مقوية رمعية
- نوب الرمع العضلي myoclonus
- عدم التمكن من ضبط النوب إلا باستعمال أكثر من دواء واحد
- أية تبدلات مرضية على تخطيط الدماغ.
عندما يتم أخذ القرار بسحب الدواء فإن ذلك ينبغي أن يتم ببطء شديد مع تخفيض الجرعات الدوائية تدريجيا خلال 6-12 شهراً (يوقف الدواء تماما بعد سنة من بدء التخفيض).
في المملكة المتحدة ينبغي على المريض الصرعي الذي اعتبر مؤهلاً لبدء السحب التدريجي للدواء أن يتوقف عن قيادة المركبة ولا يعود إلى القيادة إلا بعد مرور ستة أشهر على أخر جرعة دواء وبدون نكس أي نوع من النوب .
الاحتياطات والمحظورات Restrictions
من الضروري أن يوضح للمريض خطورة القيام بأي نشاط يشكل تهديدا للسلامة الشخصية أو سلامة الغير في حال حدثت نوبة فقد وعي أثناء العمل أو حتى أثناء ممارسة هواية ما وتبقى هذه القاعدة سارية حتى يصبح ضبط النوب التام مؤكداً وعندها يمكن السماح للمريض بمزاولة بعض الأعمال والنشاطات (والتي يأتي على رأسها قيادة المركبات ) .
هذه النشاطات المحظورة مبدئياً تشمل العمل (أو النشاطات الترفيهية recreational activities) في مناطق مرتفعة أو على آلات خطيرة أو في مناطق تواجد منابع حرارية (موقد ) أو مائية (نهر أو مسبح عميق).
ينبغي استخدام حمامات خاصة ( حوض استحمام سطحي، وضع حماية فماشية حول النقاط القاسية …) وتنبيه المريض إلى ضرورة تواجد أحد الأقارب في المنزل وإعلامه بدخوله الحمام وعدم إغلاق باب الحمام بمزلاج.
النشاطات الرياضية والترفيهية المحظورة
ينبغي عدم التشجيع على ركوب الدراجات Cycling إلا بعد التحقق من الغاب التام للنوب الصرعية لفترة 6 أشهر على الأقل.
إن النشاطات الترفيهية أو مجرد الاستجمام بالقرب من مصادر مائية ( مثل السباحة أو صيد السمك أو ركوب القارب …) ينبغي أن يتم بوجود شخص مرافق على علم بحالة المريض وباحتمال حدوث نوبة صرعية مع فقد وعي في أي لحظة وقادر على إنقاذ المريض من الغرق إن تطلب الأمر.
بعض المهن ، مثل قيادة الطائرات ، غير مسموحة أبداً لأي مريض أصيب بنوبة صرعية (ولو لمرة واحدة)
يجب عدم تشجيع المريض على أي نشاط قد يكون فيه فقد الوعي خطراً جدا مثل قيادة المركبات والتشريعات في انكلترة واضحة في هذا الصدد :
حدوث نوبة اختلاجية لمرة واحدة (ليس صرع) : تسحب الرخصة سنة
- في حال تكرر النوب (صرع) تسحب الرخصة ولا يسمح للمريض بالقيادة إلا بعد سنة كاملة من العلاج دون أي نوبة أو بعد 3 سنوات في حال حدثت النوب ليلاً فقط
- بعد مرور 3 سنوات دون نوب وقرر الطبيب إيقاف الدواء يتم سحب الرخصة ثانية ولا تعاد إلا بعد مرور ستة أشهر دون نوب
- في حالة قيادة شاحنة لا تعاد الرخصة إلا بعد 10 سنوات بدون نوب وبدون دواء وبدون أذية دماغية .
تدبير الحالة الصرعية Management of status epilepticus
- تطبيق مبادئ العناية الفورية وقتح خط وريدي
- سحب عينة دموية للفحوص المخبرية ( سكر ، شوارد Na – K – Ca – Mg ، بولة ، وظائف كبد معايرات دوائية بحسب المعطيات ..)
- إعطاء Diazepam 10 mg IV تمرر خلال دقيقتين أو حقنا شرجيا rectally في حال توفر المستحضر المناسب
- تكرار نفس الدواء والجرعة بعد 15 دقيقة (وليس قبل ذلك) في حال لم تتوقف النوب
- يمكن استبدال الديازيبام بدواء لورازيبام Lorazepam ويعطى وريديا بجرعة 0.1 mg/kg أو وسطياً 4 ملغ وتسرب ببطء خلال 3 دقائق بمعدل تسريب rate of infusion أقل من 2 ملغ في الدقيقة
- إعطاء جرعة تحميل Phenytoin IV (مع مراقبة للمخطط القلبي cardiac monitoring ) وجرعة التحميل loading dose هي 20 ملغ / كلغ أي حوالي 1000 – 1500 mg تسرب بمعدل 40 – 50 ملغ في الدقيقة في محلول ملحي وليس محلول سكري dextrose solution كيلا يترسب ( يستغرق التسريب من 25 – 35 دقيقة )
- في حال توفر دواء Fosphenytoin يسرب وريديا 15 mg/kg بمعدل تسريب 100 mg / دقيقة .
في الحالة الصرعية التي لم تستجب للتدابير العلاجية الاعتيادية

في حال لم تتوقف النوب رغم كل العلاجات السابقة يتم اللجوء إلى أحد الأدوية التالية :
- تسريب فينوباربيتال Phenobarbital وريديا بجرعة 1000 – 1500 ملغ (50 ملغ/د)
- تسريب Pentobarbital وريديا بجرعة 15 ملغ / كلغ كجرعة تحميل (حوالي 1000 ملغ) ثم تسريب مستمر 0.5 – 4 ملغ / كلغ / ساعة
- تسريب ميدازولام Midazolam وريديا بجرعة 0.2 ملغ / كلغ ( 15 – 20 ملغ ) ثم تسريب مستمر لجرعة 1 – 10 ميكروغرام / كلغ / دقيقة
في الحالة الصرعية المعندة على العلاج (استمرار النوب بعد ساعة من العلاجات السابقة)
في الحالة الصرعية المعندة على العلاج refractory status ينبغي تنبيب المريض intubation ووضعه على المنفسة ventilation و تخديره تخديراً عاما general anaesthesia باستعمال إما thiopentalأو propofol
الثيوبنتال Thiopental : 3- 5 ملغ / كلغ دفع bolus (يتراكم في الشحم بالتسريب)
البروبوفول Propofol تسريب وريدي 1 -2 ملغ / كلغ دفع bolus يتلوه تسريب 2 – 4 ملغ / كلغ / ساعة ( الإيقاظ سريع بعد إيقاف التسريب)
ينبغي تحري السبب المحتمل الذي أدى إلى هذه النوب المعندة على العلاج Investigate the possible cause .
في حال تمت السيطرة على النوب Once status controlled
إعادة تقييم العلاج المضاد للصرع في حال كان المريض يتناول أدويته أو البدء بعلاج مضاد للصرع بأحد الأدوية التالية :
فالبروات الصوديوم Sodium valproate : جرعة تحميل وريدي أن توفر الدواء (10 ملغ/ كلغ تسرب خلال 3- 5 دقائق) ثم جرعة يومية فموية 800 – 2000 ملغ / يوم
كاربامازيبين Carbamazepine : جرعة أولى 400 ملغ عبر الأنبوب الأنفي المعدي NGT ثم جرعة يومية فموية 400 – 1200 ملغ /يوم
لاموتريجين Lamotrigine : 200 – 300 ملغ يوميا
فينيتوئين Phenytoin : 300 ملغ يوميا
حالات خاصة
الصرع لدى امرأة تتناول مانعات الحمل
الصرع لدى امرأة حامل
الاختلاجات الحرورية
الصرع لدى المريض المسن
الصرع ومانعات الحمل الفموية oral contraception
إن تحريض الأنزيمات الكبدية الناجمة عن الكاربامازيبين، الفينيتوئين، التوبيرامات والباربيتورات تسرع من استقلاب الاستروجين accelerates metabolism of oestrogen مما يسبب فشل منع الحمل.
إن أكثر السياسات أماناً هي استخدام وسيلة منع حمل بديلة alternative contraceptive method (لولب ) ولكن يبقى من الممكن تجاوز هذه المشكلة عبر إعطاء المرأة الراغبة في تجنب حدوث الحمل مستحضرات تحوي جرعة أعلى من الاستروجين.
كذلك يمكن إعطاء فالبروات الصوديوم الذي يتداخل بشكل محدود مع استقلاب الأدوية مانعات الحمل (ولكنه الأسوأ للجنين في حال حدوث الحمل) .
الصرع والحمل Epilepsy and pregnancy
قد يسوء الصرع ( تنكس النوب أكثر) خلال الحمل وبشكل خاص خلال الثلث الأخير منه عندما تميل المستويات المصلية للأدوية المضادة للصرع للانخفاض.
لهذا السبب، فإن مراقبة المستويات المصلية للأدوية AEDs أثناء الحمل قد تكون مفيدة ويستطب أحيانا زيادة جرعة الدواء المضاد للاختلاج في الأشهر الثلاث الأخيرة .
إن خطر حدوث التشوهات والذي يكون على أشده إذا حدث التعرض للدواء المسبب خلال الثلث الأول للحمل يزداد من 2-3 % والذي هو الخطر العام للحوامل (الخطر القاعدي) إلى حوالي 7% عند استعمال دواء واحد مضاد للصرع (الأسوأ هو الفالبروات ) وحتى 15 % عند استعمال دوائين أو أكثر .
كل الأدوية الرئيسية المضادة للصرع تقريباً تترافق مع زيادة حدوث التشوهات الجنينية الخلقية fetal congenital abnormalities (مثل شفة الأرنب cleft lip والشوك المشقوق spina bifida والعيوب القلبية cardiac defects) ولكن هذه القابلية لإحداث التشوهات لم يتم إثباتها بعد بالنسبة إلى الغابابنتين في حين لوحظت نسبة قليلة من التشوهات عند المعالجات باللاموتريجين .
إعطاء حمض الفوليك (4 أو 5 ملغ يومياً ) قبل شهرين من الحمل المبرمج يمكن أن يخفف من احتمال حدوث بعض التشوهات الجنينية .
في بعض الحالات الخاصة ولدى المريضات اللواتي تم ضبط النوب ليهن بشكل جيد، يمكن سحب الدواء المضاد للصرع قبل الحمل (أو على الأقل تخفيض الحرعة)، ولكن من غير الحكمة اللجوء إلى مثل هذا التدبير في حال ظهور نوب صرعية كبرى خلال السنة السابقة ذلك لأن الخطورة على الجنين الناجمة عن حدوث نوب صرعية كبرى غير مسيطر عليها لدى الأم الحامل يفوق على الأرجح خطر حدوث التأثيرات المشوهة الماسخة teratogenic effects.
بالمقابل فإن النوب الصرعية الجزئية تحمل على الأغلب خطراً ضعيفا على الجنين .
قد يزداد حدوث الداء النزفي لدى الوليد haemorrhagic disease of the newborn الناجم عن عوز فيتامين K التالي لاستخدام الأم الحامل للأدوية المضادة للصرع والتي لها خاصية التحفيز الخمائري.
لهذا السبب ينصح بشكل كبير بإعطاء الأم الحامل فيتامين K (20 ملغ يومياً بالطريق الدموي ) خلال الشهر الأخير من الحمل كما ينصح بشدة بإعطاء الوليد 1 ملغ من فيتامين K حقناً عضلياً عند الولادة
لا يعتبر الإرضاع ممنوعا عند المرأة المعالجة ولكن الحرمان من النوم والاستيقاظ المتكرر للإرضاع يحرض النوب.
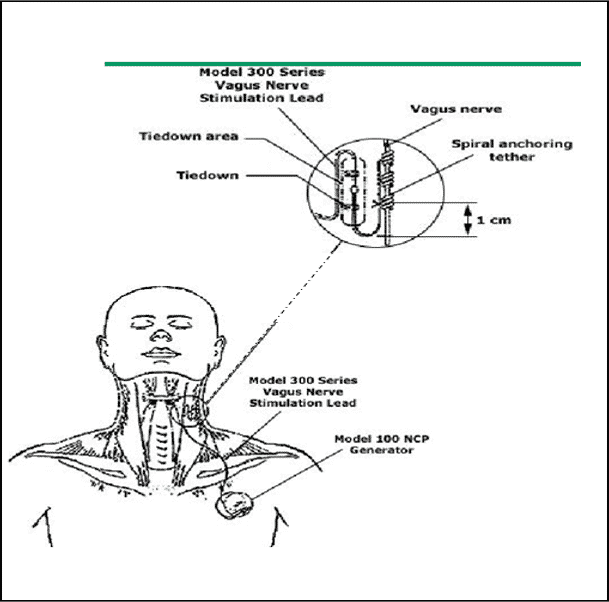
تنبيه العصب المبهم Vagus nerve stimulation (VNS)
اعتمدت هذه الطريقة لعلاج الحالات المعندة على العلاج لدى مريض > 15 سنة يعاني من صرع معند على كل العلاجات ذي بدء موضع ( الجزئي مع تعمم ثانوي) medically intractable partial onset seizures والذين لا يمكن علاجهم بالجراحة مع قطع فصي جزئي (والتي تسمح بنتائج أفضل تقترب من الشفاء) أو الذين فشلت لديهم هذه الجراحة.
النتائج : تحسن > 50% لدى 30 – 40 % من المرض
العلاج الجراحي للصرع
بعد تحديد دقيق للبؤرة المولدة للكهرباء الشاذة (EEG – MRI – SPECT, PET, or MSI ) يقوم الحراح باستئصال جزء من الفص المصاب (جبهي أمامي أو صدغي أنسي) أو يقوم بعزلها عبر إجراء شقوق صغيرة تحت قشرية أو استئصال واسع لمناطق في نصف الكرة الدماغية وفي الحالات التي لا يمكن فيها إجراء ذلك يلجأ إلى الفصل بين نصفي الكرة الدماغية عبر شق الحسم الثفني .