ماذا نفعل في المعالجات الإسعافية السنية الصدمة Shock ؟
المقدمة :
تعريف :
هي الصورة السريرية الناجمة عن عدم قدرة خلايا الأعضاء الحيوية في الجسم على استعمال واستهلاك الأوكسجين نتيجة نقص التروية الدموية لهذه الأعضاء.
التصنيف :
تصنف إلى أربع مجموعات أساسية :
.1 صدمة نقص الحجم: نزف – حروق – التهاب بنكرياس – تجفف شديد.
.2 صدمة إنتانية.
.3 صدمة تحسسية: آفة تأقية.
.4 صدمة قلبية المنشأ: احتشاء.
مراحل الصدمة:
تمر الصدمة بمرحلتين :
-أ الأولى : (مرحلة الصدمة القابلة للإصلاح) حيث يمكن للمريض أن يعود إلى وضعه الطبيعي بعد معالجة أسباب الصدمة.
-ب الثانية :(مرحلة الصدمة غير القابلة للإصلاح) حيث لا يمكن لأي علاج إنقاذ حياة المريض وتكون النهاية هي الموت بسبب تخرب الخلايا النهائي بسبب انعدام الأكسجة.
تقييم المريض المصدوم :
يعتمد على العلامات السريرية والفحوص المخبرية Bp – Pube – CVP – الناتج البولي – هيماتوكريت وهيموغلوبين – غازات الدم (PO2 – PCO2 – PH) – نسبة حمض اللبن بالدم – النتاج أو المشعر القلبي.
الصدمة بنقص الحجم
تنجم عن نقص حجم الدم في الأوعية نتيجة خسارة الدم أو المصل أو كليهما بسبب:
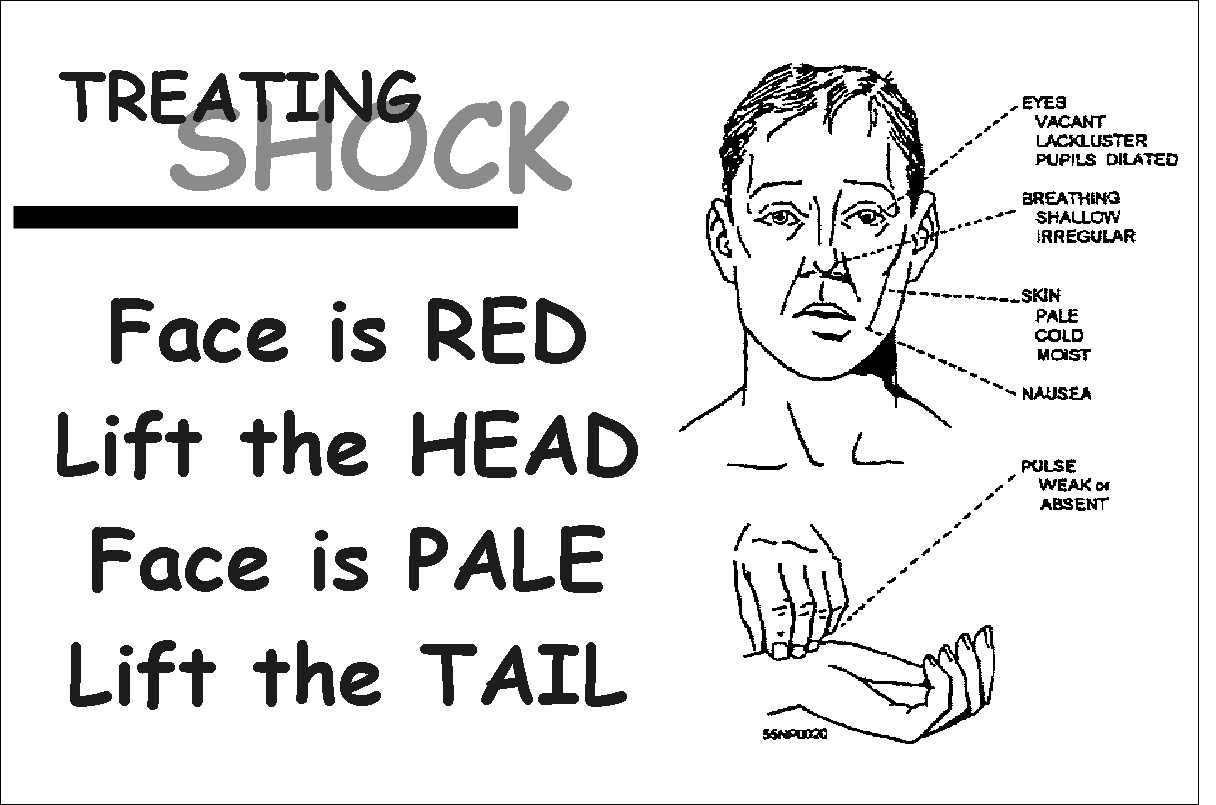
.1 الجلد: شاحب و متعرق و بارد (نشاط ودي).
.2 الوعي: انخفاض درجة الوعي بسبب نقص التروية الدماغية.
.3 النبض: متسرع وضعيف وخيطي.
.4 الضغط: منخفض ويحدث بشكل قثاطر بعد انكسار المعاوضة.
.5 انخفاض الضغط الوريدي المركزي CVP (ط = 7 – 15سم) وانخفاضه عن 7 يشير إلى وجود صدمة.
CVP يعتمد على أربعة عوامل:
.1 حجم الدم في الأوردة المركزية.
.2 مرونة العضلة القلبية في النصف الأيمن.
.3 مقاومة جدران الأوردة.
.4 الضغط في جوف الجنب.
.5 نقص النتاج القلبي.
.6 زيادة حمض اللبن في الأنسجة وزيادة أحماض الدم الاستقلابي بسبب نقص الأكسجة.
.7 الهيماتوكريت (ط 40 – 45%) صدمة (≤ 20 -22%) يزيد في حالة خسارة السوائل.
.8 الخضاب: منخفض.
علاج الصدمة بنقص الحجم:
فتح وريد كبير أو أكثر أو CVP.
إعطاء السوائل أو البلازما أو الدم حسب الخسارة.
في وجود الحماض الدموي نعطي بيكربونات الصوديوم.
إعطاء موسعات الأوعية والستيروئيدات بكميات كبيرة.
حماية المريض من البرد.
الصدمة الإنتانية
أصعب أنواع الصدمة وسببها عدم قدرة الخلايا على الاستفادة من الأوكسجين لأن سمية الجراثيم تحول دون ذلك.
العوامل المهيئة:
كل العوامل المؤدية إلى ضعف مقاومة المريض مثل:
الداء السكري – تشمع الكبد – الأمراض الإنتانية المزمنة – المعالجة بالستيروئيدات ومضادات المناعة – تقدم العمر.
الجراثيم المسببة:
عادة سلبيات الغرام – إيجابيات الغرام – ثم الفطور.
الأعراض:
.1 ارتفاع النبض.
.2 ارتفاع التنفس.
.3 ارتفاع الحرارة.
.4 تورد جلد الوجه والأطراف.
.5 انخفاض كمية البول.
.6 انخفاض ضغط الـ BP.
.7 ارتفاع CVP.
.8 ارتفاع حمض اللبن.
المعالجة:
كما في جميع أنواع الصدمات – معالجة الإنتان (تفجير خراج – صادات …)
الصدمة التحسسية أو التأقية
أخطر الحوادث التحسسية الناجمة عن :
-أ بعض الأدوية كالبنسلين، مواد التصوير الشعاعي الظليلة.
-ب لسعات الأفاعي والعقارب.
-ج الأطعمة.
سبب الصدمة:
ناجمة عن فعل الهيستامين على جدار الأوعية وتوسعها مؤدياً إلى وهط قلبي وعائي.
المظاهر:
.1 مظاهر جلدية: طفح جلدي على المناطق المكشوفة.
.2وذمة كونيك : قد تكون منفردة لوحدها أو مع مظاهر جلدية، تحدث على مستوى الأجفان والشفتين واللسان بشكل وذمة بيضاء مرنة، لا تترافق بحكة ولا بانطباع أصبعي وقد تصيب اللهاة مؤدية إلى وهط تنفسي.
.3التظاهرات التنفسية: تشنج قصبي، سعال جاف وضيق في التنفس ± وذمة كونيك
الأعراض والعلامات:
علامات عامة: توتر – قلق – هيجان – اضطراب وعي.
علامات نقص أكسجة: زرقة – تسرع قلب – ارتفاع ضغط.
مظاهر إعاقة تنفسية: تنفس سطحي.
توقف التنفس والقلب: في حال عدم المعالجة أو فشلها.
مراحل الصدمة التأقية:
.1 مرحلة بدئية: تمتاز بانخفاض المقاومة المحيطية الوعائية مما يؤدي إلى توسع وعائي واضطراب بالدوران الوريدي العائد للقلب مما يؤدي إلى خطر توقف القلب.
المعالجة: استعمال الأدرينالين الذي يقبض الأوعية ويزيد حجم الدم ويوسع القصبات.
2. المرحلة المتأخرة: تمتاز بزيادة المقاومة الوعائية المركزية مما يؤدي إلى انخفاض في الصبيبي القلبي مع قلة حجم الدم.
المعالجة: الملء الوعائي.
العلامات الأساسية:
تبدأ الأعراض بشكل مفاجئ خلال بضع دقائق أو ثوان من التعرض للسبب المحسس. قد يسبق الصدمة بعض التظاهرات مثل:
حكة في راحة اليد أو أخمص القدم.
تنميل لسان.
طفح احمراري.
توعك عام مع رجفان وشحوب ولا سيما نهايات الطراف مع تعرق غزير.
اضطراب في الوعي بين هيجان وهدوء.
تنفس سطحي.
نبض خيطي.
انخفاض الضغط الشرياني.
اختلاجات أو إقياء.
المعالجة:
Shock
.1 موجهة للحساسية الجلدية والمخاطية:
يوضع المريض بوضعية الأمان (الاستلقاء الظهري والجانبي).
تأمين وحماية الطرق التنفسية العلوية.
الحقن بالوريد فقط كورتيزون (ستيروئيدات) ومضادات تحسس (فنرجان وبولارمين).
مراقبة سريرية قلبية وتنفسية حتى الرجوع للوضع الطبيعي.
2. معالجة التظاهرات التنفسية المرافقة:
حقن الأدرينالين وموسعات القصبات Ventolin.
إعطاء الأوكسجين مع استمرار المراقبة السريرية.
معالجة الصدمة التأقية:
يمدد المريض بوضعية الرأس المنخفض.
تأمين وحماية الطرق التنفسية.
عند توقف القلب يعطى الأدرينالين وريدياً.
إعطاء الأوكسجين.
معالجة التشنج الرغامي أمينوتيالين أو Salbutamol.
مضاد تحسس وريدياً مع الستيروئيدات يكرر كل 8 ساعات.
في حالة انخفاض الضغط إلى أقل من 90 ملم زئبقي تعطى السوائل الغروانية (500 مل/ خلال 15 – 30 دقيقة).
يوضع CVP عند عدم التحسن واستمرار انخفاض الضغط مع جرعات إضافية من الأدرينالين وريدياً أو بالتسريب.
الصدمة القلبية
هو نقص نتاج القلب رغم كون الضغط في الأوردة المركزية غير منخفض.
الأسباب:
الاحتشاء ونقص تروية اكليلية يؤدي إلى ضعف وظيفة العضلة القلبية.
اضطرابات النظم مثل خوارج الانقباض والسطام القلبي والصمة الرئوية.
نقل دم بكميات كبيرة تفوق تحمل القلب.
أحيانا ينجم عن تخدير قطني عالي والذي يضغط على القلب ويبطئ تقلصاته.
العلاج:
الوقاية من الأسباب السابقة.
إصلاح السبب: بطء القلب الجيبي يعالج بالأتروبين.
خوارج الانقباض تعالج الليدوكائين.
إعطاء مركبات الديميتال.
في حالات ضعف تقلص العضلة القلبية يعطى الدوبامين وكلور الكالسيوم.
توقف القلب
هو توقف القلب عن ضخ الدم إلى الجسم وحرمان الأعضاء منه مما يؤدي إلى توقف الحياة.
الأسباب:
.1 آفات قلبية مثل احتشاء MI والرجفان البطيني VF وهو الأكثر شيوعاً وخمج العضلة القلبية.
.2 صدمة ما بين العمل الجراحي – النزف.
.3 الصدمة الكهربائية.
.4 الاختناق.
.5 التشحم.
أهم الأعضاء تأثراً خلايا الدماغ التي تتموت بعد 3 – 4 دقائق من توقف القلب.
العلامات:
وهط وفقدان وعي مفاجئ.
شحوب.
انعدام الحركات التنفسية.
غياب النبض لا سيما في الشرايين الكبيرة كالفخذي والسباتي.
توسع الحدقة ثنائي الجانب: وهو شاهد على نقص أكسجة الدماغ حيث تبدأ الحدقة بالتوسع خلال 45 – 60 ثانية بعد توقف الدم إلى الدماغ.
انعدام اصوات القلب.
عدم إمكانية أخذ الضغط الدموي.