مقدمة في الإنتانات الجراحية Surgical Infections
ماهو الإنتان ؟
هو الإنتان الذي تكون معالجته المثلى بالتداخل الجراحي أو الإنتان التالي لإجراءات جراحية.
ويصنف إلى:
.1 إنتان جراحي أولي: يحدث بشكل تلقائي.
.2 إنتان ثانوي: يتلو رضاً جراحياً إلزامياً أو اصطفائياً.
تطور الإنتان الجراحي:
يمر بالأطوار التالية:
1- التنخر النسيجي Histological Nursis:
يشاهد في كل الإنتانات الجراحية الأولية بفعل الأنزيمات المخربة للنسيج والمتحررة بفعل الجراثيم.
أما في الإنتانات الثانوية فيحدث التنخر بالرض الآلي أو الفيزيائي.
2- استجابة الثوي-الالتهاب Host Response:
الالتهاب هو استجابة العضوية للإنتان.
ومنه التطور التالي: إنتان جراحي – إصابة نسيجية بدئية – التهاب موضعي – البالعات تقوم بدور البلعمة – عمل تام :القضاء على الإنتان
– عمل غير تام
النسج المتموتة بؤرة جيدة لنمو الجراثيم والتي تقوم أيضاً بتحرير ذيفاناتها محدثة
خراباً إضافياً في النسج.
3- الوسائط والخلايا البالعة Mediators and Macrophages:
آ- العوامل البادئة: هي العوامل الخلطية الجائلة مثل جهاز التخثر حال الليفين – جهاز المتممة – السيتوكينات وتقوم بالعمل التالي:
.1 زيادة جريان تدفق الدم.
.2 زيادة النفوذية الوعائية.
.3 إمداد وتفعيل الخلايا الالتهابية التي تقوم ببلعمة الجراثيم والنسج التالفة.
.4 إفراز الوسائط المتشكلة وتركيب الوسائط الانتانية.
.5 الجراثيم: يتوقف حجم استجابة الثوي على:
كمية النسج المعابة.
عدد العضويات الغازية ونوعها.
والطيف السريري للإصابة يشمل وجود:
.1رشاحة التهابية فقط.
.2خراج.
.3خمج مع قصور عضوي.
الخراج Abcess:
يشاهد عند عدم قدرة الثوي على إنهاء الإنتان موضعياً ويعتبر وسيلة دفاعية ويحدث على مراحل:
المرحلة الباكرة للالتهاب:
يقوم الليفين بتشكيل سور ليفي حول بؤرة الإنتان وتقوم الخلايا البالعة والتالفة والجراثيم بتحرير الذيفانات التي تقوم بتجميع محتويات الخراج ذات الأسمولية العالية الجاذبة للماء مما يرفع الضغط داخل محفظة الخراج.
.1 يكون انتشار الأوكسجين ضعيف – مشجعاً الطريق اللاهوائي.
.2 يكون انتشار الغذاء ضعيف – انخفاض الـ PH – وسط حامضي
يضعف فعالية المينوغليكوزيدات المضادة للجراثيم.
الدبيلة Empyema:
هو حدوث الخراج في جوف تشريحي محدد: مرارة – جنب.
الجيب Sinus:
يتشكل عندما يتم نزح الخراج أو الدبيلة تلقائياً أو علاجياً.
النامور:
طريق مرضي بين سطحين ظهاريين يحدث عندما يتم نزح ثنائي الاتجاه.
إنتان مجرى الدم Septicesemia:
عندما تغزو الجراثيم مجرى الدم أو ذيفاناتها مع حدوث أعراض فإن ذلك يؤدي إلى صدمة إنتانية.
إن وجود 1 ميكروغرام/كغ من الوزن – صدمة غير عكوسة ثم وفاة خلال ساعتين فقط.
متلازمة الكرب التنفسي الحاد ARDS: وقصور أعضاء متعددة.
سبب هذا القصور تراجع توليد الـ ATP خلال فترة الإنتان لأن هذه الأجهزة تحتاج
إلى الطاقة للقيام بإنجاز وظائفها بالإضافة إلى حاجتها للأكسجين.
المتلازمة الإنتانية Sepsis Syndrome:
لها تسميات مختلفة
متلازمة قصور الدفاع الذات المترقي.
متلازمة الاستجابة الالتهابية الجهازية.
التهاب الصفاق الثلاثي.
مظاهرها:
تظهر المتلازمة بعد نحو 3 أسابيع من بداية الصدمة أو الإنتان.
معاييرها:
1- دليل سريري على الخمج ( شرط لازم ).
2- وجود معايير رئيسية ( لا بد من وجود معيارين من أصل اربعة ):
حمى او نقص الحرارة.
تسرع التنفس او زيادة التهوية/ دقيقة (أكثر من 20/د – أو اكثر من 10 ل/د).
كثرة البيض أو قلتها (تعدد > 10000/مم3 أو اقل من 4000/مم3).
وجود اضطرابات حادة في وظيفة الأعضاء (عضو واحد على الأقل).
3- تغير الحالة العقلية: نقص ضغط الدم وعدم استجابته لإعطاء السوائل ≤ 90 مم زئبقي.
4- اضطراب التبادل الغازي أو وجود ARDS زيادة Po2 ≥ 30
5- وجود حماض لبني او استقلابي.
6- قلة البول أو قصور كلوي (نقص النتاج البولي 0,5 مل/كغ/ساعة أو عن 30 مل/ساعة).
7- فرط بيليروبين الدم.
8- اعتلالات التخثر (نقص الصفيحات عن 100,000 مم3 PTT > 1,5 من الشاهد)
إنتانات المشافي الكتسبة: والإنتانات التالية للتداخل الجراحي:
قد تكون الإقامة بالمشفى سبباً في اكتساب مجموعة من الإنتانات:
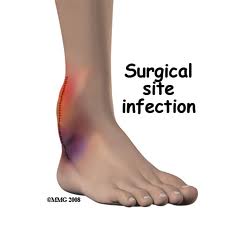
إنتانات الجروح: المكورات العنقودية أهم الجراثيم المسببة للإنتان في المشافي يمكن أن تنتقل من مريض لآخر أو من المريض نفسه.
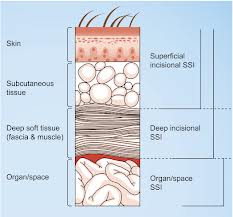
إنتانات الجرح السطحي: يظهر بعد 4 – 10 أيام من الجراحة.
إنتانات الجرح العميق: يصيب النسيج أسفل اللفافة ويترافق مع خراج.
إنتانات الجروح الوعائية الباكرة: E.coli والعنقوديات – يفتح الجرح مع الزرع.
إنتانات الطعم الوعائي المتاخر: بعد الجراحة بأسابيع وحتى اشهر من الالتئام الأولي للجرح مما يؤدي إلى نامور قيحي، العامل المسبب العقدية البشروية سلبية الغرام.
إنتانات السبيل البولي UTI:
وجود ≥ 100,000 في عينة من البول الطازج
ينجم عن القثاطر والتلوث بأيدي الممرضات والمرضى.
التهاب المثانة الزمني: E.coli.
القثاطر الإحليلية سبب شائع بينما فوق العانة أقل بكثير.
الإنتانات التنفسية Resp. Infections:
يعتبر الرذاذ أكثر طرق انتشارها.
ذات الرئة Pneumonia:
تشاهد في حوالي 10% من جراحات أعلى البطن.
وضعية الاستلقاء والألم تحدد حركة الحجاب الحاجز وجدار الصدر مما يساعد على حدوث الانخماص الرئوي مما يؤدي إلى ذات رئة.
المسببات: مكورات رئوية – عقديات – قولونيات سلبية الغرام – اللاهوائيات الفموية – الفطور.
ذات الرئة الاستنشاقية ناجمة عن الجراثيم الفموية اللا هوائية.
الأعراض: حمى – قشع قيحي – ضيق تنفس…
العلاج: زرع قيح – علاج بالصادات.
معالجة تنفسية فيزيائية.
الإنتانات الانتهازية:
وهي الإنتانات التي تسببها جراثيم ضعيفة:
.1 وأكثرها شيوعاً سلبيات الغرام ومنها E.coli – عصيات زرق – كلبسيلا – بروثيوس…
.2 إيجابيات الغرام: مكورات عقدية جلدية.
يزداد حدوثها بسبب نقص مناعة ومقاومة المريض بسبب:
استخدام كابحات المناعة: كورتيزون…
المعالجة بالمواد الكيميائية (الأورام…)
طرق انتشار الإنتان:
1- عبر النسيج الخلوي تحت الجلد.
2- عبر صفق العضلات.
3- عبر الدم إلى الأعضاء البعيدة.
4- عبر الأوعية اللمفاوية إلى العقد الناحية.
التهاب السحايا Meningitis:
يشك به عند كل مريض مصاب بالحمى وتغير الحالة الفعلية مع علامات تهيج سحائي.
عندما تبدأ الأعراف العصبية فغالباً ما تترقى بسرعة.
قد تكون كثرة البيض والحمى هي مفاتيح التشخيص.
العوامل الممرضة:
.1 المكورات الرئوية: أكثر أسباب التهاب السحايا والكهلي المكتسب في المجتمع من الشائع ترافقها مع التهاب الجيوب والأذن وذات الرئة والتهاب الشفاه.
.2 المكورات السحائية: سبب فردي شائع لها.
.3 المستدمية النزلية: في المرحلة الثالثة.
التهاب السحايا المكتسب في المشافي:
سببه العصيات سلبية الغرام المعوية عنقوديات بشروية أو ذهبية.
التشخيص:
فحص السائل الدماغي الشوكي وزرعه:
* يستبعد في حالات اضطرابات التخثر ووجود أورام مركزية.
موجودات السائل الدماغي الشوكي CSF:
* كثرة الخلايا المحببة بالسائل ≥ 100 خلية/مم3.
* السكر فيه ≤ 50% من سكر الدم المحيطي (300 ملغ/100مل).
* بروتين السائل يتجاوز 100مغ/100مل.
* تلوين السائل يظهر (3 من 4) حالات الالتهاب الجرثومي.
* زرع السائل إيجابي في ≥ 90% من الحالات غير المعالجة بالصادات.
قد يصبح السائل عقيماً بعد جرعة وحيدة من الصادات.
المعالجة:
حين كشف الجرثوم وبعد (24-28 ساعة) من إعطاء الصادات.
* عزل المرضى.
* يجب إعطاء الصادات بأسرع ما يمكن.
* النفوذية للسائل: أفضلها مع البنسلين–كلورامفينكول والجيل الثالث من السيفالوسبورينات. بينما تخفق الأمينوغلوكوزايد وبعض السيفالوسبورينات في الوصول إلى تراكيز فعالة.
* إيجابيات الغرام – البنسلين.
* مكورات رئوية مقاومة للبنسلين – فانكومابسين.
* سلبيات الغرام الصغيرة (مستدمية نزلية) – الجيل الثالث من السيفالوسبورينات مثل سيفوتاكسيم أو سفتروباكزون.
* عند عدم إمكانية الحصول على سائل دماغي شوكي أو أن يكون السائل غير مشخص يعطى أحد السيفالوسبورينات الجيل الثالث.
مرضى المشافي:
لديهم طيف واسع من الجراثيم المسببة وتشمل المعالجة:
فانكومابسين + أحد سيفالوسبورينات الجيل الثالث + أحد الأمينوغلوكوزيدات.
مضاعفات التهاب السحايا:
لها أربعة اختلاطات هامة:
1- وذمة دفاعية Cerebral Oedema.
2- متلازمة الإفراز غير المناسب للهرمون المضاد للإدرار.
3- استسقاء الرأس الانسدادي Obstructive Hydrocephalus.
4- الاختلاجات: 1 من 3 مصابين بالسحايا يصاب بالاختلاجات لذا لا بد من المعالجة الوقائية لها.
التهاب السحايا بعد الجراحة العصبية – عنقوديات
عصيات سلبية الغرام
التهاب سحايا متأخر بعد الرض (تسريب مستمر مزمن) – 90% مكورات رئوية.
http://www.youtube.com/watch?v=B4UvmJ5NpA4