الرشاشية Aspergillus
وهي فطر خيطي يسبب داء الرشاشيات الذي يصيب الرئتين خاصة وهو يعتبر من الأخماج الانتهازية الشائعة لدى مكبوتي المناعة
يوجد أكثر من 300 نوع مختلف من الرشاشيات تنتشر في الطبيعة , ولكن عشرة منها فقط هي المعروفة بأنها تسبب الأمراض للإنسان , وهي فطور رمامة اعتيادية توجد على مختلف الأشياء خاصة في الأوساط الرطبة , وكل المواد العضوية يمكن أن تسمح بنموها (البقايا النباتية , الأنسجة , الأوراق , الجلود ) وهي تتداخل في تحلل هذه المواد .
و الأبواغ المنتجة بكميات كبيرة جدا بواسطة الرؤوس الرشاشية هي المسئولة عن انتشار الفطر فنتيجة حجمها الصغير ( قطرها 2 – 3 مكرون ) و خفتها فإنها يمكن أن تنتقل لمسافات بعيدة بواسطة الهواء
في البلدان ذات الحرارة المعتدلة يعتبر الرشاشية الدخناء A.fumigatus المسبب الأول لداء الرشاشيات والأنواع الأخرى الموجودة هي الصفراء A.flavus السوداء A.niger و المعششة A.nidulans و الأرضية A.terreus
أما في البلدان المدارية فأكثر الأنواع شيوعا هي الصفراء و السوداء
يتم التكاثر اللا جنسي بواسطة الرأس الرشاشي وهو عبارة عن حويصل محمول على سويقة تسمى حامل الغبيرات conidiophore و هذا الحويصل يتغطى بالمجيلات phialides التي تنتج الأبواغ أو الغبيرات . حامل الغبيرات هو خيط غير محجب ذو جدار ثخين يرتفع بشكل عمودي على الخلية القاعدية للأفطورة .
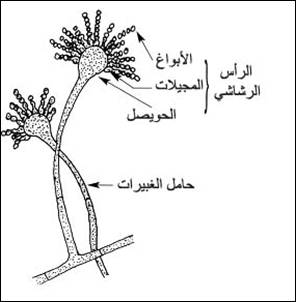
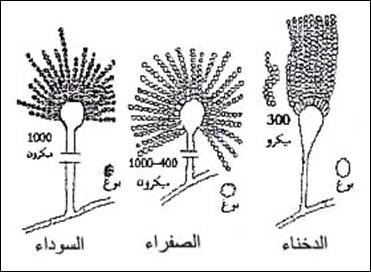
الرشاشيةويعتمد على شكل الرؤؤس الرشاشية وشكل حامل الغبيرات و اصطفاف وحجم وشكل الأبواغ للتفريق بين الأنواع كما يبين الشكل التالي :
ويمكن أن تشاهد خيوط فطرية قطرها 3 – 4 مكرون مع تفرع بشكل حرف
القدرة الامراضية :
الرشاشية الدخناء مسؤولة عن 80 – 90 % من الأخماج البشرية , ولا تصبح ممرضة إلا في بعض الظروف
– تحدث معظم الأخماج الخطيرة لدى اللذين لديهم قلة عدلات شديدة و مستمرة لفترة طويلة .
ومن أهم التظاهرات المرضية الناجمة عن الرشاشيات هي التظاهرات الأرجية نتيجة إفرازها لذيفانات فطرية ( الربو الرشاشي ) , كما تستعمر الرشاشيات الأجواف الموجودة مسبقا في الرئة ( الورم الرشاشي الرئوي في كهف درني قديم ) ,كما يمكن انتشار الرشاشيات في الأعضاء العميقة ( داء الرشاشيات المنتشر لدى المصابين بقلة العدلات )
الفيزيولوجية المرضية :
– يتم التخلص من الأبواغ المستنشقة لدى الأصحاء بواسطة الحاجز المخاطي – الهدبي و تشكل البالعات السنخية و عديدات النوى المعتدلة خط الدفاع الأول تجاه أبواغ الرشاشيات المستنشقة فهي تقتل هذه الأبواغ و لكن عندما ينقص عدد البالعات أو العدلات نتيجة التناول المتكرر للأدوية الكابتة للمناعة تبدأ الأبواغ بالانتاش و تتشكل الخيوط الفطرية لتعطي المشيجة الفطرية
ويفرز الفطر عدة مستقلبات تساعده على تخطي دفاع الثوي كمثبطات المتممة و الذيفانات الفطرية كالـ gliotoxin الذي يتمتع بخواص كابتة للمناعة
العوامل المؤهبة :
· العوامل العامة :
1- عدد الأبواغ الفطرية المستنشقة
2- قلة العدلات و / أو نقص قدرة البلعمة للبلاعم السنخية نتيجة كبت مناعي دوائي ( زرع النقي , زرع الأعضاء الصلبة , الستيرؤئيدات استنشاقا أو بالطريق الموضعي , تناول الأدوية السامة للخلايا , الصادات …. )
– بعض المهن : كعمال المطاحن و المزراعين و مربي الطيور
· العوامل الموضعية :
وهي هامة من الناحية التشريحية إذ يشكل وجود كهف قديم في الرئة مثلا مكانا مناسبا للورم الرشاشي ( تدرن , عقابيل خراج بالجراثيم المقبحة , كارسينوما رئوية مستاصلة جراحيا , توسع القصبات , ساركوئيد )
طريقة الخمج :
يعتبر الطريق الهوائي الطريق الأساسي و تعتبر الجملة القصبية الرئوية الأكثر إصابة و يمكن أن تصاب الجيوب أيضا
وهناك حالات نادرة يحصل فيها انتقال مباشر للخمج و يسبب آفات سطحية كالداء الاذني الذي يصيب مجرى السمع الظاهر أو العيني أو الخمج الثانوي للآفات الجلدية ( الحروق )
سريريا :
1 داء الرشاشيات في الجهاز التنفسي :
1-1 الورم الرشاشي Aspergilloma :
وهو عبارة عن تكاثر موضع للفطر في جوف موجود مسبقا في البرانشيم الرئوي متصل مع الشجرة الهوائية لكي يسمح بوصول الفطر و مهوى كي يسمح بنمو الفطر لذا فأنه يكثر في الفص العلوي للرئة
و التظاهرات السريرية الرئيسية للورم الرشاشي هي :
– نفث دموي متكرر ( و يشاهد في 60 % من الحالات ) غزير أحيانا نتيجة إفرازها لذيفان منخر و بروتياز تخرب الفبرينوجين
-سعال منتج للقشع , حمى معندة على الصادات , وهن ونقص وزن
-آلام صدرية جنبية
وتبدي صورة الصدر الشعاعية مظهرا مميزا يشبه بالكمأة ويظهر بشكل عتامة مدورة ومتحركة ضمن جوف رقيق الحواف يعلوها هلال غازي
ويفيد التصوير الطبقي المحوري في التشخيص المبكر للورم الرشاشي برؤية الورم المتحرك وخاصة عندما يكون صغير الحجم غير مرئي بالصورة الشعاعية البسيطة
1-2 داء الرشاسيات المنتشر :
وهو ينجم عن تكاثر الرشاشيات ضمن البرانشبم الرئوي لدى مكبوتي المناعة أو الذين يتناولون بعض الأدوية المذكورة آنفا وخاصة عند حدوث انعدام محببات طويل الأمد و يعتمد على التصوير الطبقي المحوري في التشخيص
وهو يتظاهر بصورة سريرية خمجية شديدة
التطور : يمكن تنتشر الإصابة مع توضعات دماغبة , كلوية , كبدية , قلبية , جلدية وهي مميتة في 80 % من الحالات
1 – 3 داء الرشاشيات الأرجي :
و يلعب الفطر هنا دور المؤرج ويمكن حدوث ثلاثة صور سريرية :
1-التهاب الاسناخ الأرجي خارجي المنشأ :
وهو يصيب الأشخاص غير المتأتبين الذين يتعرضون لكمية كبيرة جدا من الأبواغ ( العاملين يتماس الحبوب أو العلف الرطب ) وهي إصابة من نمط (رئة المزارع ) إذ تحدث لديهم بعد 6 – 8 ساعات من التعرض للأبواغ نوبة تستمر 24 – 48 ساعة من سعال مع ضيق نفس وحمى و نافض و خراخر فرقعية و يكون القشع مخاطي قيحي أو مدمى .
2- الربو الرشاشي :
وهو يصيب خاصة الأشخاص المتأتبين و يكون مصدر الفطر منزلي ( البيوت الرطبة , الأثاث القديم , السجاد الرطب ) أو مهني زراعي .
3-داء الرشاشيات القصبي الرئوي الأرجي :
و يتظاهر بشكل نوب ربو تكثر في الشتاء مع ضيق نفس مستمر وحمى و كثرة حمضات في الدم و ونجد كتل من الرشاشيات ضمن القشع
يكون التطور سيء لأن الإصابة لا تستجيب لمضادات الفطور باستثناء الـ Itraconazole
2- داء الرشاشيات خارج الرئوي :
· داء الرشاشيات الاذني :
وهو عبارة عن إصابة مجرى السمع الظاهر بالرشاشيات وهو يشكل 20 % من التهابات مجرى السمع الظاهر و النكس شائع بعد إزالة السدادة الرشاشية
وهو مرض سليم يشاهد لدى الأشخاص الذين ليهم آفات سابقة في مجرى السمع الظاهر ( اكزيمة , سيلان أذني مزمن ) أو تشوهات تشريحية و يلعب التطبيق الموضعي للستيروئيدات دورا في حدوث الإصابة
وهو يتصف بحدوث سدادة فطرية ضمن مجرى السمع الظاهر تسبب حكة وألم موضعي و نقص سمع و طنين و سيلان اذني خفيف
يبدي الفحص بمنظار الأذن كتلة سادة لمجرى السمع الظاهر
ويظهر الفحص المجهري وجود خيوط فطرية و أحيانا رؤؤس رشاشية ضمن الخلايا المتوسفة و الصملاخ و القيح
ويفيد الزرع لتحديد النوع المسبب الذي يكون الرشاشية السوداء في معظم الحالات
· داء الرشاشيات الذي يصيب الجيوب :
هو وحيد الجانب عادة و يصيب الجيب الفكي خاصة و يتظاهر بشكل التهاب جيوب مزمن و يمكن أن يشكل لدى المصابين بقلة عدلات نقطة انطلاق لداء الرشاشيات المنتشر
· داء الرشاشيات الجلدي :
وهو يشاهد في الحروق الواسعة إذ تشكل المناطق الأدمية – البشرية المتنخرة “وسطا زرعيا ” لها ويمكن أن تنتشر االرشاشيات عبر الدم في حالات الحروق العميقة
· يمكن أحيانا أن تصيب الرشاشيات الأظافر مسببة التهاب ظفر فطري
التشخيص المخبري :
1-التشخيص الفطري :
ليس من السهل تشخيص داء الرشاشيات لأنها رمامة و توجد في كل مكان وهذا يفرض علينا التزام جانب الحذر الشديد عند تفسير النتائج
ويعتمد على الفحص المجهري المباشر و على ايجابية التفاعلات المصلية و المظاهر السريرية لوضع تشخيص مؤكد
يجمع القشع بعد غسل الفم بأحد المحاليل المطهرة أو تأخذ العينة بواسطة الرشف القصبي ولكن العينة المفضلة هي الغسالة القصبية السنخية و يجب أن ترسل العينة للمخبر مباشرة
1-1 الفحص المباشر :
ويمكن أن يظهر :
– خيوط فطرية ذات حواجز يتراوح قطرها بين 2 – 4 مكرون و تكون متشعبة ( تفرع ثنائي ) وهي عنصر تشخيصي هام إن تم أخذ العينة بشكل صحيح ولكن يجب دوما إعادة الفحص و إتمامه بالفحوص المناعية المصلية
– الرؤؤس الرشاشية وهي نادرة ولكن عند مشاهدتها تكون مشخصة ( التهاب الجيوب – التهاب الأذن )
ويمكن أجراء خزعات و تلوينها و رؤية الخيوط الفطرية
1-2 الزرع :
تظهر مستعمرات الرشاشيات خلال 3 – 5 أيام على وسط سابورو الذي لايحوي اكتيديون و يسمح ذلك بتحديد النوع الذي يتم اعتمادا على المظهر المجهري و العياني :
-المظهر المجهري : شكل حامل الغبيرات و شكل الراس الرشاشي و اصطفاف وحجم الأبواغ
-المظهر العياني : مغبر , مخملي , واللون الذي يختلف بحسب الأنواع : فالدخناء ذات لون أخضر – رمادي
ويكون عزل الرشاشية المأخوذة بشكل عقيم مشخصا ( كغسالة القصبات ) أما المأخوذة من القشع فيصعب تفسير النتيجة و يجب دوما ربطها باللوحة السريرية
2-التشخيص المصلي :
1- تفاعلات الترسيب في الغراء :
وهي تبقى الطرق المرجعية لتشخيص داء الرشاشيات وتعتمد على كشف الأضداد الجوالة المرسبة
– الرحلان الكهربي المناعي بالتيار العكسي
Countercurrent immunoelectrophoresis
وهو كثير الاستخدام و هي الأكثر بساطة و سرعة ( النتيجة خلال 4 ساعات ) و يجب دوما أن يشرك بالبحث عن أقواس الترسيب الخاصة بالفعالية الإنزيمية ( الكاتلاز – الكيموتربسين ) الدالة على داء الرشاشيات
– طريقة الانتشار المضاعف أو طريقة اوخترلوني Ouchterlony :
وهي أكثر نوعية ولكنها تتطلب أسبوع واحد للحصول على النتيجة
وهي تكشف أقواس الترسيب ولا تعتبر النتيجة ايجابية إلا بظهور 3 – 4 أقواس نوعية للرشاشيات أو أقل من ذلك في حال إذا كانت التفاعلات الإنزيمية ايجابية
2-الاختبارات الموجهة : الــ ELISA و التراص الدموي اللا مباشر
3-كشف المستضدات الرشاشية الجوالة في المصل : و بالتحديد أجزاء مستضدية جدارية من الرشاشيات (الـ galactomannane ) و ذلك بالتراص المباشر أو بالــ ELISA وهو يستخدم عادة لمتابعة المرضى ذوي الخطورة (وعندها يجرى مرتين أسبوعيا )
4- تفاعل الـ PCR : ويكشف وجود DNA الرشاشية في الغسالة القصبية
تطبيقات الطرق التشخيصية :
1-الورم الرشاشي :
· الاختبار الأساسي هو كشف الأضداد المرسبة و يكون ايجابيا في 95 % من الحالات
· يمكن أن يساعد الفحص الفطري المباشر في التشخيص و لكن الزرع يكون سلبيا عادة رغم ايجابية الفحص المباشر
2-داء الرشاشيات المنتشر :
وهو تشخيص إسعافي في حالة الاعتلال الرئوي الحموي الغير المستجيب للصادات
الفحص الأساسي هو كشف الخيوط الفطرية في الرشافة القصبية و الغسالة القصبية السنخية و في الخزعات
يفيد الزرع لتحديد نوع الرشاشيات
داء الرشاشيات القصبي الرئوي الأرجي :
وتشخيصه صعب عادة
الفحص الفطري ذو فائدة محدودة
الفحص الأساسي هو معايرة الـ IgE الكلي والنوعي اللذان يكونا مرتفعين بشدة
المعالجة :
1-الورم الرشاشي :
العلاج المفضل هو الجراحة وفي حال وجود مضاد استطباب للجراحة يعطى الـ itraconazole لعدة أشهر و يمكن أن يفيد أحيانا حقن الامفوتريسين ب موضعيا ضمن الورم بشكل موجه بالتنظير الشعاعي
2-داء الرشاشيات الرئوي المنتشر :
الدواء المفضل هو الـ voriconazole (VFEND®) ويعطى وريديا بجرعة 6 ملغ / كغ/ يوم ثم تنقص الجرعة إلى 4 ملغ / كغ/ يوم
3-داء الرشاشيات القصبي الرئوي الأرجي : يعطى الكورتيزون حقنا أو استنشاقا مع الـ itraconazole
الوقاية :
يجب التطهير بمادة فعالة كالـ Enilconazole :
· للتربة : محلول 1.5 % , لتر واحد لكل 10 م 2
· للجو بشكل أرذاذ
