التهاب النسج الذروية الصريح Established Apical Periodontitis :
التهاب النسج الذروية المزمن هو استجابة التهابية عامة في النسج الرخوة , ويظهر شعاعياً كنقص في كثافة التمعدن في المنطقة المؤوفة , العظمين القشري و النخاعي قد استبدلا بنسج رخوة أو سائل على شكل ورم حبيبي أو كيس .
العلاقات المتبادلة ( الارتباطات ) النسيجية Histological Correlations :
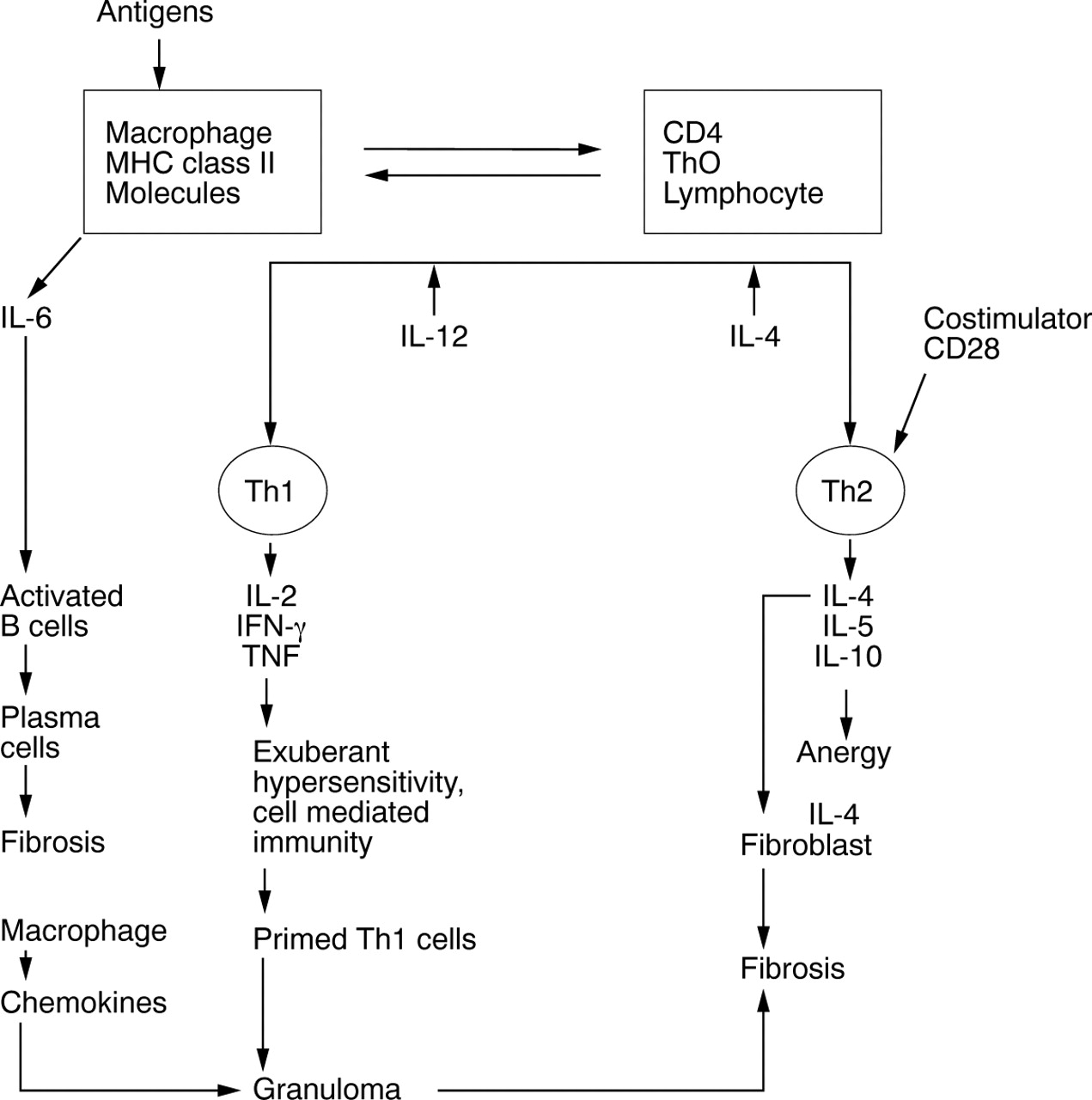
الوصف النسيجي لتقدم المرض التقليدي يمكننا من تحديد صفات المرض التفريقية , إن صحة التظاهرات الشعاعية وعلاقتها الوثيقة بالتشخيص تعتمد إلى حد كبير على درجة عكسها للتظاهرات النسيجية للمرض , العديد من الدراسات درست العلاقة بين التظاهرات النسيجية والشعاعية لأمراض النسج ما حول الذروية ، من هذه الدراسات يمكن التوصل إلى بعض التعميمات :
1) المظهر الشعاعي لالتهاب النسج ما حول الذروية المزمن CAP دائماً أصغر من الامتداد النسيجي لهذه الآفة .
2) إن غياب التظاهرات الشعاعية للـ CAP لا ينفي وجود الآفة ولكن وجود هذه التظاهرات واضحة هي علامة واسمة وميزة لوجوده .
3) لا يمكن الاعتماد عل الصورة الشعاعية للتمييز بين الورم الحبيبي والكيس .
إن الدراسة الأكثر عمقاً وامتداداً لتحديد العلاقة بين التظاهرات الشعاعية والنسيجية لالتهابات النسج ما حول الذروية أجريت على يد الباحثة Brynolf وبالتالي معتمد إلى درجة كبيرة على ما وصلت إليه الباحثة عند دراستها لـ 300 سن .
مراحل التظاهرات الشعاعية ( بشكل عام )Stages In Radiological Features ( General ) :
في الحالة الوسطية التهاب نسج ما حول ذروية مزمن ذو امتداد محدد يمكن أن يشخص بسهولة على الصورة الشعاعية في حال بقائه لمدة طويلة , تظهر المشاكل عندما تكون العلامات الشعاعية قليلة وصغيرة وهذا يحدث عندما تكون الآفة حديثة أو ذات حجم صغير وكذلك عندما تحجب المعالم التشريحية المجاورة لمنطقة الآفة تفاصيل هذه الآفة , في مثل هذه الحالات يجب الاستفادة من المعلومات المشتقة من الدراسات ذات العلاقة بهذه المشاكل .
العلامة البدئية لالتهاب النسج ما حول هي التغيرات البنيوية في العظم : حيث أن بنية العظم الطبيعية تعكس تنظيم العظم كاستجابة للقوى الوظيفية وعادة يتشعع العظم الحويجزي من المنطقة الذروية، أما المراحل المبكرة من التهاب النسج ما حول الذروية فإنها تتظاهر عادة باضطراب في انتطام هذه البنية , في بعض الأحيان هذه المنطقة يمكن تمييزها وفصلها عن منطقة العظم السليم المحيط, ولكنها قد تكون مندمجة مع العظم السليم في أحيان أخرى .
اتساع المسافة الرباطية عادة ما تؤخذ كعلامة لالتهاب النسج ما حول الذروية ومع ذلك فإنها تعتبر علامة قليلة الأهمية , حيث أنها تظهر في السن المتحرك مع التهاب النسج الداعمة الحفافي المتقدم , وإن التراكب في هذه المنطقة يمكن أن يدعم هذه المشاهدة . عندما يظهر توسع الرباط وجود التهاب ما حول ذروي فإنه عادة ما يلاحظ وجود تحول واضح في الرباط من الحالة السليمة في المنطقة التاجية مترافقاً مع زيادة الحجم وصولاً إلى المنطقة المصابة بالإلتهاب من الرباط في المنطقة الذروية .
تحطم أو تخرب الصفيحة القاسية هو تظاهر آخر يترافق مع التهاب النسج ما حول الذروية حيث أن تخرب العظم المرافق للاستجابة الإلتهابية يجب أن يشمل الصفيحة القاسية من أجل فسح المجال لتمدد الآفة , استمرار وكثافة الصفيحة القاسية هي علامة ضعيفة لتشخيص الـ CAP , وذلك لأن التظاهرات الشعاعية لهذه البنية شديدة التأثر بالتغيرات الشخصية الصغيرة في الثخانة أو أثناء إجراء المعالجة القنيوية للسن وكذلك بحسب زاوية تعريض الفيلم للأشعة , ومع ذلك وبشكل خاص عند استعمال الصورة الشعاعية لنفس السن في المرحلة ما قبل المرض والمرحلة ما بعد الإصابة على شرط أن تكون زاوية التعرض ثابتة ( باستخدام تقنيـة التوازي ) فإن كلاً من عرض الـ PDL واستمرارية الصفيحـة القاسية يمكن
اعتبارهما علامة مشخصة . عندما يصبح نقص تمعدن العظم ما حول الذروي واضحاً فإن التشخيص يصبح أكثر سهولة ولكن غياب الشفوفية الشعاعية الحقيقية يجعل التشخيص المرضي للـ CAP صعباً , بعد تغيرات البنية العظمية أو بشكل مرافق لها يمكن أن نشاهد مظهر ( الخردق Shootgum ) , حيث أن الليف القاعدي للعظم يبقى سليماً ولكن المسامية النقوية الصغيرة تصبح أكبر حجماً على حساب Spiculae وهذه إحدى الأمور الحساسة التي يجب محاكمتها أثناء اتخاذ القرار فيما إذا كان الـ CAP في طور التقدم أم في طور الشفاء ( انظر لاحقاً ) .
الشفافة الشعاعية بشكل القطرة عند الذروة , و استدقاق المسافة الرباطية في المناطق السليمة من الوجوه الجانبية للجذر وغياب الصفيحة القاسية هي فعلاً علامات مرضية للـ CAP باشتراكها مع الموجودات المرافقة لتموت اللب .
– التظاهرات التكثفية Condensing Features :
في بعض الأحيان رد فعل العظم الطبيعي يكون بإنتاج عظم أكثر كثافة كاستجابة للمخرشات الطفيفة بشكل خاص, التهاب النسج ما حول الذروية التكثفي هو استجابة لالتهاب اللب المزمن، عندما تكون المعالجة مستطبة فإنه قد تشفى بعض الحالات بالمعالجة المحافظة للب الحي .
– علامات الشفاء Characteristics Of Healing :
المعلومات المعروفة قليلة حول العلامات الشعاعية لشفاء التهابات النسج ما حول الذروية التالية بشكل مباشر لتحضير وحشو السن المصاب بالتهاب النسج ما حول الذروية , يمكن أن يكون هناك زيادة عابرة في كثافة العظم في الأسابيع القليلة الأولى .
تشكل الورم الحبيبي / الكيس Cyst / Granuloma Formation :
تستمر الآفة في الكبر إلى أن يحدث توازن في المحتويات أي توازن بين الوظيفة الدفاعية للنسج وبين فوعة المتعضيات المسببة للانتان من جهة أخرى .ينتهي هذا التوازن بتشكل الورم الحبيبي والذي قد يتطور إلى كيس و قد لا يتطور , تمدد الآفة يتبع الطريق الأقل مقاومة وإن الورم الحبيبي أو الكيس يمكن أن يشاهد كنسيج رخو / سائل متصل بالسن في مكان انفتاح الثقبة الذروية , الكيس مكتمل التشكل يمكن أن ينفصل بشكل تام عن ذروة السن مشكلاً كيساً ما حول ذروي حقيقي ، ليس بالضرورة لجسم الآفة أن يبرز في المسافة حول الذروية , ولكنه يمكن أن يتراكب على البنى التاجية أو لجانبية بالنسبة للذروة و الأكثر من ذلك فإن الآفة قد تشغل مسافة أكبر من هذه المناطق وهذا يفسر بأن امتداد الآفة سريرياً أكثر مما هو عليه في الصورة الشعاعية .
التهاب النسج ما حول الذروية المزمن يمكن أن يتراوح حجمه من صغير يصعب الكشف عليه إلى كبير يصيب جزء واسع من عظام الفكين , في الآفات الكبيرة من الضروري التمييز بينها وبين الأمراض الأخرى التي تصيب هذه المنطقة , تتبع الصفيحة القاسية للأسنان في منطقة الإصابة تشكل القاعدة الأساسية بالإضافة إلى الموجودات السريرية والفحوص الحيوية للب .
إنه من المسلم به أن وجود ظلالية شعاعية حول حدود الآفة يعطي إنذاراً أفضل بكثير من الأنماط المنتشرة لهذه الآفة وهذا مدعوم بوصف Brynolf للتظاهرات الشعاعية للالتهابات ما حول الذروية المزمنة مع تظاهرات الاشتداد : هنا العظم المحيط للآفة المركزية يظهر حدود غير واضحة مع تشععات شافة في المناطق المحيطة [14] على الرغم من هذا فإنه لا يوجد حتى الآن بيانات تشير إلى التظاهرات الشعاعية بشكل خاص للـ CAP مع احتمالية قرب حدوثها وللمشاكل السريرية الحادة , إن التعرف على بعض الآفات الكيسية المنفصلة عن ذروة الجذر يدعم التشخيص التفريق بين الورم الحبيبي والكيس.
اختلافات الموقع Regional Varuation :
بشكل عام يحدث الـ CAP في الأسنان شديدة التعرض للنخر وكذلك يصيب الأسنان المعرضة لمعالجة لبية غير ناجحة , يجب أن نلاحظ أن الاعتبارات التشريحية يمكن أن تسهل أو تصعب احتمالية تشخيص الـ CAP, إن البنى المخادعة أو المعقدة للتشخيص في الفك السفلي أقل مما هي عليه في الفك العلوي مما يجعل التشخيص أكثر سهولة , على العكس تماماً فإن الآفات على الأرحاء العلوية يصعب تشخيصها إلا في حال تمكننا من تمييز العظم الوجني عن المنطقة المحيطة .
التوضعات الجانبية Lateral Location :
تنفتح القناة اللبية على الرباط في منطقة الدلتا الذروية أو في أي منطقة على امتداد الجذر, وبهذا فإن الانتان يمكن أن ينتشر من القناة اللبية ليسبب التهاباً ما حول ذروي في هذه المناطق ولذلك فإنه من الضروري تمييزها عن الأكياس الرباطية الجانبية والتهابات النسج الداعمة ذات المنشأ الحفافي . إن تمييز القنوات الجانبية يمكن أن يكون صعباً في التصوير التقليدي وإن محاولات استخدام المواد الظليلة والتصوير الرقمي لإثباتها أظهر نجاحاً محدوداً إن حشو القناة في بعض الأحيان يمكن أن يتبع القناة الجانبية المسببة للآفة .
التوضعات في مفترق الجذور Furcal Locations :
بشكل مماثل فإن التفرعات عن الجهاز اللبي القنيوي في منطقة مفترق الجذور للأسنان متعددة الجذور يمكن أن يتسبب في الالتهاب في هذه المواقع , مثل هذه القنوات الإضافية في الأرحاء تم تسجيلها بنسبة 76% من الأرحاء, إن التظاهرات الشعاعية لمثل هذه الآفات عادة ما تتماثل مع آفات الإنتانات الحفافية و إن الفحص السريري الدقيق ضروري جداً للتعرف على مصدر الإنتان من أجل تأمين المعالجة الضرورية .
تأثُر النخاع إزاء الإصابة القشرية Impact Of Medullary Versus Cortical Involvement
إن الصفائح القشرية للعظم الفكي تسهم بشكل كبير في الظلالية الشعاعية الكلية للمنطقة ما حول الذروية , العمليات الالتهابية التي تصيب العظم النقوي فقط أو بشكل رئيسي يصعب تشخيصها شعاعياً مقارنة مع تلك التي تصيب الصفائح القشرية للعظم .
بالاعتماد على الدراسات التجريبية المخبرية الواسعة فإنه من المسلم به أن هذه الآفات لا يمكن تشخيصها ما لم تصب العظم القشري وتخترقه وهو اختلاف لافت للنظر عما هو معروف تقليدياً عن العلامات ذات الأهمية الكبيرة في التشخيص وهي سلامة الصفيحة القاسية أو عرض المسافة الرباطية, إن الدراسات النسيجية / الشعاعية حصرت التشخيص بين : الاختلافات في بنية وتنظيم العظم و انعكاسها على العظم النخاعي في الصور الشعاعية بالرغم من وجود الكثير من الصعوبات .
التهابات النسج الذروية الأولية Incipient Apical Periodontitis :
التهابات اللب المزمنة Chronic Inflammation Of the Pulp :
– التهاب النسج الذروية التكثفي Condensing Apical Periodontitis :
الإصابة اللبية بسبب الآفة النخرية أو التسرب الحفافي لحشوة لا يسبب دائماً تموت فوري أو إنتان في كل الجهاز اللبي القنيوي , يمكن أن تظهر حالة من التهاب اللب المزمن , والتي يمكن أن تترافق مع تشكل نسيج عظمي ارتكاسي في منطقة الذروة للسن المصاب وهذا ما يدعى التهاب النسج الذروي التكثفي , عدم معالجتها يؤدي إلى تطور التهاب ذروي مزمن عادة , استئصال اللب الكامل و المعالجة اللبية يمكن أن تكون ضرورية ) , في حالات محدودة جداً يمكن أن يشفىاللب ويعوض العظم الذروي بمجرد إجراء معالجة محافظة .
الانهيار الذروي العابر Transient Apical Breakdown :
هي حالة خاصة يمكن أن تحدث تالية لرض خاصة حالات الانخلاع للأسنان الأمامية , الرض يمكن أن يسبب نقص في استجابة اللب والصورة الشعاعية يمكن أن تظهر عملية امتصاصية في الذروة و النسج المحيطة تشابه المراحل المبكرة للالتهابات الذروية المزمنة , ولكن في حال عدم إصابة اللب بالإنتان فإنه من الممكن أن تصبح العملية ردودة ويحدث ترمم لسطح نهاية الجذر وإعادة تشكل بنية العظم ما حول الذروي و الصفيحة القاسية .
التعليقات
- dr.Ali مدير عام تم تعديل 2010/10/11- التهاب النسج ما حول الذروية لسن معالج لبياً Root Filled Teeth With Apical Periodontitis:
الانحسار العفوي لالتهاب النسج ما حول الذروية في السن غير المعالج عملياً لا يحدث , على الرغم من ذلك فإنه في السن المعالج لبياً من الصعب الحكم فيما إذا كانت الآفة في طور الشفاء أو ثابتة أو يزداد حجمها , حيث أنه لا توجد بيانات معروفة حول مظهر الآفة في طور الشفاء أو في طور الاستقرار أو في طور زيادة الحجم .
ولذلك فإن صورة شعاعية واحدة بمفردها غير كافية لتفسير هذا النمط من التشخيص و إن المعلومة الوحيدة التي يمكن الحصول عليها تكون بتعقب مثل هذه الآفة مع الوقت , بعد سنة من المعالجة معظم الأسنان المعالجة من التهاب ذروي مزمن سوف تظهر علامات شفاء يمكن تحريها على الصورة الشعاعية [62.69 ] .
المظهر الشعاعي للنسج ماحول الذروية بعد التداخل الجراحي يتخذ مظهراً مميزاً ، الإجراء الجراحي بحد ذاته يزيل أي كتلة متمعدنة متبقية في الآفة عندما يتم استئصالها أو تجريفها تاركاً خيالاً أكثر شفوفية على الصورة الشعاعية بعد العملية أكبر مما هو عليه قبل العملية , عندما يحدث الشفاء فإنه يكون أكثر اختلافاً في مظهره وعادة أقل انتظاماً مقارنة مع الشفاء التالي للمعالجة اللبية , إن تشكل ندبة نسيجية ذروية مع عظم حويجزي يتشعع من المركز يمكن أن تبقى شافة على الأشعة ولكنها غير شائعة ( شكل 6-22 ) . غياب الالتهاب ما حول الذروي يمكن تشخيصه إذا أظهرت الصورة الشعاعية استمرار في الصفيحة القاسية مع غياب الأعراض السريرية , الشفوفية الشعاعية المستمرة يمكن مشاهدتها أيضاً في شفاء الآفات التالية للمعالجات اللبية ويغلب مشاهدتها عندما يثقب كلا الصفائح القشرية العظمية بالالتهاب نفسه أو بالتداخل الجراحي [55] إن وجود حشوة قناة زائدة تشكل مصدراً ممكناً لاستمرار الالتهاب ولكن نمط رد الفعل تجاه الجسم الأجنبي المحدود قد لا يتطلب إعادة المعالجة .
التشخيص التفريقي Differential Diagnosis :
من المثبت أن الالتهاب ما حول الذروي المزمن أول ما يتظاهر شعاعياً بشفافية حول ذروية مرافقة للجذر مع انقطاع في الصفيحة القاسية عند الثقبة الذروية للجذر , سريرياً غالباً ما تترافق مع تموت لبي وعدم استجابة للفحوص الحيوية , على الرغم من هذا فإنه في بعض الأحيان قد يتطور التهاب ما حول ذروي مزمن مع تموت وإنتان جزئي للب مع نسيج لبي حي وطبيعي عند الذروة ( شكل 6-24 ) .
سوف نذكر الآن قائمة لبعض الآفات الشائعة نسبياً والتي تشكل صعوبة في التشخيص التفريقي للالتهاب ما حول الذروي , هذا لا يعني إجراء مسح كامل للآفات في عظام الفكين .
التهاب النسج الداعمة الحفافي Marginal Periodontitis :
كما يشير الاسم فهو عبارة عن التهاب نسج داعمة ينشأ لثوياً ويتشارك في تظاهراته السريرية و الشعاعية مع التهابات النسج الداعمة ذات المنشأ اللبي , أكثر من ذلك فإن النسج الحبيبية الناتجة عن إنتان الجيب اللثوي قد تمتد ذروياً لتشابه الالتهاب الذروي الحقيقي ( شكل 6-25 ), في بعض الأحيان آفة لبية-داعمة يمكن أن تنشأ بسبب وصول الإنتان اللبي و الحفافي إلى الذروة, في مثل هذه الحالة السيطرة على الإنتان مستحيل فعلياً ولابد من التداخل الجراحي عادة، ويجب تمييزها عن الآفة الذروية البدئية مع التصريف عبر الرباط .
إن معالجة الإصابة الذروية و الإصابة الجانبية ممكن أن تكون عبر المعالجة اللبية بمفردها. استجابات مفترق الجذور للإنتانات الحفافية لا يمكن تفريقها علىالصورة الشعاعية عن الاستجابات لنفس المنطقة لإنتانات المنطقة اللبية, الفحوص الحيوية للب و المحاكمة السريرية للإصابات الحفافية ضرورية للتشخيص التفريقي.
الكسر العمودي Vertical Fracture :
كسور الجذر وخاصة الكسور العمودية تظهر مشاكل خاصة في التشخيص ، بشكل مبدئي السن المكسورة أو المتصدعة قد تكون ذات ألباب سليمة غير منتنة و إن الحل السريري لهذه المشكلة يكون بالمعالجة المحافظة دون استئصال اللب ( الترميمات اللصاقة , التتويج ) ,كسور الجذر الشاقولية طويلة الأمد يمكن أن تشاهد كالتهاب ذروي متنوع ، في هذه الحالات هناك إنتان حقيقي في القناة اللبية يقود إلى التظاهرات السريرية أو الشعاعية لالتهاب النسج الداعمة و بالرغم من ذلك فإن السن شديدة الحركة يمكن أن تظهر علىالصورة الشعاعية خيال مشابه للكسور العمودية, كسور الجذر العمودية يمكن أن تشاهد عند حشي القناة الجانبية مع تطبيق قوى كبيرة أثناء التكثيف , أو بسبب الجهود الناجمةعن تطبيق وتد في القناة الجذرية المعالجة ولكنها يمكن أن تحدث على الرغم من ندرتها في الأسنان السليمة أو ذات الترميمات المحافظة, إن تناذر السن المتصدع أكثر مشاهدة مقارنة مع كسور السن الحية حيث لا توجد أو توجد إصابة طفيفة للرباط .
التهاب العظم والنقي Osteomyelitis :
هو عادة استمرار للالتهاب ما حول الذروي مع إصابة نقي العظام, بشكل ظاهر الإنتان ينتشر في العظم نفسه دون الاعتماد على السن المصاب كمصدر للمتعضيات المسببة للحالة , المظهر الشعاعي متنوع بشكل كبير مع عمليات انحلالية وتصلبية تحدث لدى نفس المريض , أحد التغيرات المعروفة باسم التهاب العظم والنقي لـ Garre يتظاهر بتوسع في الصفيحة القشرية مع أعراض سريرية معتدلة .
الكيس حول السني Periodontal Cyst :
هو وجود سريري يمكن أن يشكل مصدراً للإرباك التشخيصي , بشكل نموذجي يتوضع بين الجذور في منطقة الضواحك والأنياب السفلية ويعتقد أنه ينشأ بسبب البقايا النسيجية أو الخلوية من الصفيحة السنية المتبقية في المسافة الرباطية للسن المصابة , إن وجود الصفيحة القاسية سليمة ومستمرة مع أسنان حية مجاورة يدعم التشخيص و المعالجة تكون بالاستئصال الجراحي .
الكيس السني Dentigerous Cyst :
يترافق مع بشرة حول تاج السن غير البازغ, عادة لا يشكل صعوبة كبيرة في التشخيص التفريقي عن الالتهاب ما حول الذروي حيث أن السن البازغة في هذه المنطقة سوف تملك صفيحة قاسية مستمرة مع لب حي .
الأكياس التطورية Developmental Cysts :
القناة القاطعة يمكن أن تظهر تطوراً كيسياً مع تظاهرات سريرية و شعاعية مشابهة للإلتهاب ما حول الذروي , يمكن أن تظهر فوق أحد القواطع العلوية ، و إن التتبع الشعاعي للصفيحة القاسية لهذه الأسنان قد لا يكون سهلاً , الفحوص الحيوية للأسنان ضرورية للتشخيص التفريقي .
الكيس العظمي الرضي Traumatic Bone Cyst :
نسبياً غير شائع في الفكين , هذه الآفة ليست كيساً حقيقياً ولكنها منطقة متموتة دون بطانة بشرية سببها غير معروف , عادة ما يكون المريض شاباً حيث أن معظم الآفات تحدث في العقد الثاني من العمر ، الفك السفلي أكثر إصابة من الفك العلوي وأكثر ما تعرف الآفة عادة بامتدادها بين الجذور في المنطقة .
ورم مصورات الميناء Ameloblastoma :
كثير من آفات الفكين تظهر كشفافيات متعـددة الحجر, وإن ورم مصورات الميناء عـادة ما يكون
متعدد الحجر في مظهره مع انتشار العظم الحويجزي مما يؤدي إلى ظهور فصوص في الآفة في العظم , يحدث عادة في العقد الرابع أو الخامس من الحياة , وإن الجزء الخلفي من الفك السفلي هو الأكثر تعرضاً للإصابة، وعادة ما يتظاهر بتسبيب امتصاص زائد في جذور الأسنان في المنطقة وكذلك يمكن أن تتمدد صفائح العظم القشري , التغيرات الشعاعية في بعض المواقع يمكن أن تظهر صعوبات في التشخيص التفريقي عن الالتهاب ما حول الذروي , إن ورم مصورات الميناء يعتبر ذا ميول عدوانية مع قدرة كامنة على التحول إلى ورم خبيث .
سوء التنسج الملاطي Cemental Displasia :
على الرغم من تواجده الطبيعي مع عناصر الـ PDL فإنه في بعض الأحيان قد يشكل بعض التحديات بالإضافة إلى أن ألباب الأسنان المصابة تكون حية ، والتشخيص الصحيح لسوء التنسج الملاطي لا يتطلب معالجة تالية ، إنه يعتبر آفة ارتكاسية مع عدم معرفة مصدر التخريش أو المحرض ،وهو يظهر ميل لإصابة الأسنان الأمامية في الفك السفلي ويختلف في مظهره من شفافية بدئية إلى بنى أكثر ظلالية ( شكل 6-30 ),الورم الملاطي هو آفة مرتبطة أكثر ما يظهر في منطقة الأرحاء السفلية .
الورم الحبيبي ذو الخلايا العرطلة Giant Cell Granuloma :
عادة ما يتظاهر كشفافية شعاعية بحجم وسطي ( 10-20 ملم ) مع حدود واضحة أو غير واضحة مع عظم حويجزي باهت ضمن الآفة , الآفات الكبيرة عادة ما تصبح متعددة الحجر , حالة خاصة لوجود جسم أجنبي تم مشاهدة الورم الحبيبي ذو الخلايا العرطلة على جذر سن معالج .
الورم الوعائي الدموي Hemangioma :
المظهر الشعاعي لهذه الآفة مشابه للورم الحبيبي ذو الخلايا العرطلة , قد تأخذ مظهر قرص العسل ( Honeycomb ) وهي عادة متعددة الحجر .
الأمراض الجهازية Systemic Diseases :
يؤدي فرط نشاط جارات الدرق الأولي إلى زيادة عامة في شفوفية العظم والذي يمكن أن يعطي لاحقاً شفوفيات شعاعية بيضوية أو مدورة يمكن أن تلتبس مع الالتهابات ما حول الذروية ، وقد تشبه ورم مصورات الميناء , الورم الحبيبي الأليف للأيوزين في العظم يمكن أن يتظاهر شعاعياً بعلامات تشابه الالتهابات ما حول الذروية ويمكن أن يترافق في بعض الأحيان بتموت السن المصاب .
علم الأشعة في التجارب السريرية و علم الأوبئةRadiology in Clinical Experiments and Epidemiology
اختبارات النجاح / الفشل Success / Failure Analysis :
يعد تقييم النجاح والفشل من التقاليد المتبعة طويلاً في حقل المداواة اللبية و الذي يتم من خلاله وضع الحدود الفاصلة بين كل من الإصابات النخرية وإصابات النسج الداعمة .إن الهجوم المستمر للميكروبات في النخر و في الالتهابات الداعمة الحفافية يجعل أي معالجة مؤقتة في طبيعتها , وعلى العكس فإن إزالة الإنتان من القناة الجذرية يفتح المجال للحصول على نجاح دائم للمعالجة , تحاليل النجاح والفشل يحصل عليها بمقارنة الصور الشعاعية قبل المعالجة أو التي أخذت مباشرة بعد المعالجة مع صور أخرى تؤخذ على فترات زمنية مختلفة بعد المعالجة ) . الجدول يعطي معياراً تقليدياً لنجاح أو فشل المعالجة مشتق من أكثر الدراسات المعروفة و المعترف فيها .
جدول تقليدي, المعيار الشعاعي لمحاكمة نجاح أو فشل المعالجة اللبية .
نتيجة المعالجة معايير الصورة الشعاعية في وقت المتابعة
نجاح عرض ومحيط الـPDL طبيعي أو يوجد منطقة شفوفية شعاعية بسيطة حول المادة الحاشية المتجاوزة .
حالة شك النتائج مثيرة للتساؤل يوجد سيطرة غير مرضية على الصورة الشعاعية, تم قلع السن لأسباب غير واضحة .
فشل هناك شفوفية حول ذروية نقصت, لم تتغير أو هناك زيادة أو تخلخل جديد .
إن الميزة الأكثر لفتاً للنظر في هذا النمط من التحاليل هو التمييز المباشر من قبل السريريين لفائدتها, النجاح أو الفشل تحدد ضرورة أو عدم ضرورة إجراء معالجة جديدة مرة أخرى و تشكل مفتاح النقاش في تشخيص ووضع خطة المعالجة لجميع الممارسين , هذا المظهر على أية حال يخلق الكثير من المشاكل لأنه من الصعب أن يتوافق مع الفكرة التي توضح النجاح الفعلي أو التي تتطلب إعادة المعالجة , وهنالك مشاكل خطيرة في حساسية و خصوصية الصور الشعاعية بشكل عام ولذلك فإن نتائج مثل هذه التحاليل تنفذ وفقاً لأعراف و قوانين مختلفة ومن باحثين مختلفين أيضاً مما يؤدي إلى صعوبة المقارنة بينها .أكثر من ذلك فإن تصنيف الحالات في مجموعتين فقط يضعف القوة الإحصائية للوسائل المطبقة على النتائج, وكذلك فإنها تحدد ملائمة النتائج لأنه لا يوجد مقياس لتحديد وجود أو غياب المرض في معيار النجاح/ الفشل .
وجود / غياب المرض Presence/ Absence Of Disease :
– تخمين الاحتمالات Probability Assessment:
علىالرغم من بساطته فإن الفرق البسيط بين الجذر السليم والمصاب له القليل من الميزات : نقص الإنحياز بالاعتماد على المعلومات المأخوذة من الصور الشعاعية , يمكن أن يعاير الفاحصين بشكل أكثر سهولة , والمعلومات المأخوذة يمكن الاستفادة منها في أهداف متعددة .
بالدمج مع الجدول 6-2 فإن هذه الفكرة قد وضعت لاختبار الالتهابات ماحول الذروية المزمنة في العديد من الدراسات السريرية و بالتالي تحديد فيما إذا كان السن مصاباً أو ما يدعى بالمنحنيات الواصفة التنفيذية المستقبلة ( ROC ) ( انظر للأسفل ) وبالتالي إعطاء فرصة أكبر أمام التحاليل الإحصائية لمجموعة أكبر من البيانات , لقد تبين أن تطوير نظام صارم من أجل تحديد الجذر المصاب جعل من الممكن إدراك الاختلافات في ظهور الالتهابات الذروية في مجموعات من الأسنان وأحد الصعوبات التي تواجه هذا النظام أنه من الصعب تطبيقه في الممارسة السريرية .
مثال عن معيار الأرقام من أجل معايرة احتمالية وجود التهاب ما حول ذروي على الصور الشعاعية .
الرقم المعيار
1 من المؤكد عدم وجود تخرب عظمي ما حول ذروي
2 من المحتمل عدم وجود تخرب عظمي ما حول ذروي
3 غير مؤكد
4 من المحتمل وجود تخرب عظمي ما حول ذروي
